Особенности клинического течения гастродуоденальной патологии у доношенных и недоношенных детей раннего возраста с перинатальным поражением центральной нервной системы
- Аннотация
- Статья
- Ссылки
- English






Введение
По данным отечественных и зарубежных исследователей, до 85% заболеваний органов желудочно-кишечного тракта (ЖКТ) обусловлены нерациональным питанием в грудном возрасте [1].
Как известно, оптимальным продуктом питания для новорожденного является материнское молоко [2]. Сбалансированный по микро- и макроэлементам, белкам, жирам и углеводам состав грудного молока обеспечивает полноценный рост и развитие ребенка.
Целью нашего исследования стало изучение клинического течения гастродуоденальной патологии у доношенных и недоношенных детей с перинатальным поражением центральной нервной системы (ПП ЦНС) в зависимости от способа кормления.
Материал и методы
Исследование проводилось на базе Республиканской детской клинической больницы и детской клинической больницы № 1 г. Махачкалы. В основу исследования легли результаты проспективного клинического обследования 155 детей. Первую группу составили 60 доношенных детей с ПП ЦНС и гастродуоденальной патологией. Во вторую группу вошли 45 недоношенных детей с ПП ЦНС и гастродуоденальной патологией. Третью (контрольную) группу представляли 50 доношенных, относительно здоровых новорожденных. Для изучения факторов риска развития гастродуоденальной патологии и перинатального поражения ЦНС были составлены карты-опросники, которые заполнялись при беседе с родителями детей.
Критерием включения детей в исследование служило наличие ПП ЦНС и гастродуоденальной патологии воспалительного характера. В исследование не включались дети с врожденными пороками развития ЦНС и внутренних органов, аутоиммунными и инфекционными воспалительными заболеваниями других органов, установленными в течение двух месяцев, предшествовавших обследованию.
При статистической обработке полученных данных использовались общепринятые методы вариационной статистики. Достоверность статистических различий оценивали параметрическими и непараметрическими методами с помощью критериев Стьюдента (t), Манна – Уитни, Уилкоксона. Различия считались статистически достоверными при уровне значимости не менее 95%. Для оценки специфичности разработанного нами оригинального опросника для выявления гастродуоденальной патологии и ПП ЦНС проводили корреляционный анализ с определением коэффициента ранговой корреляции Спирмена.
Результаты исследования
Считается, что сразу после родов в родильном зале новорожденные должны быть приложены к материнской груди. Именно такие дети составили контрольную группу. Исследуемые новорожденные первой и второй групп после рождения находились в состоянии тяжелой асфиксии и не могли быть приложены к груди в родильном зале.
С учетом тяжести состояния все пациенты с ПП ЦНС первой и второй групп получали питание (пастеризованное донорское молоко или детские молочные смеси) через назогастральный зонд. На естественное вскармливание детей первой группы переводили в возрасте трех-четырех недель, детей второй группы вследствие недоношенности и отсутствия сосательного рефлекса чуть позже – в возрасте одного – полутора месяцев, но с использованием материнского молока. Схема питания соответствовала тяжести состояния новорожденных и степени доношенности.
Не исключено, что один из факторов риска развития воспалительных заболеваний ЖКТ у таких детей – частое введение назогастрального зонда в желудок, использование донорского молока или адаптированных смесей.
Нами была проанализирована длительность естественного вскармливания детей с ПП ЦНС и гастродуоденальной патологией (табл. 1).
По нашим данным, естественное вскармливание получали только 15 (14,3%) пациентов первой и второй групп. Детей, совсем не получавших грудное молоко, в первой группе насчитывалось 25%, во второй – 8%. 98% детей контрольной группы находились на естественном вскармливании (p > 0,05 по сравнению с первой и второй группами).
Надо отметить, что у детей первой и второй групп, не получавших естественного вскармливания или получавших его непродолжительный период времени, воспалительные заболевания ЖКТ начинались с раннего грудного возраста, то есть с одного месяца жизни. Напротив, у детей, находившихся на естественном вскармливании, заболевания ЖКТ регистрировались с шестого-седьмого месяца жизни.
С учетом тяжести состояния в период новорожденности парентеральное питание получали 8 (7,6%) детей первой и 6 (5,7%) детей второй группы.
В таблице 2 перечислены показания для парентерального питания новорожденных с ПП ЦНС.
Как известно, парентеральное питание, являющееся составной частью интенсивной нутритивной поддерживающей инфузионной терапии, новорожденные получают крайне редко – по определенным показаниям.
По мере улучшения состояния детей постепенно переводили на парентеральное питание. Сначала постепенно снижали парентеральное и увеличивали энтеральное кормление. Когда количество усвоенного грудного молока при энтеральном введении достигало 15 мл, парентеральное питание прекращали.
При оценке характера искусственного и смешанного вскармливания установлено, что дети первой и второй групп получали адаптированные и неадаптированные молочные смеси. Анализ типа вскармливания младенцев с воспалительными заболеваниями ЖКТ показал, что до 78,3% детей первой и второй групп находились на смешанном и искусственном вскармливании.
Дети, с рождения находившиеся на естественном вскармливании, раньше (с одного месяца) переводились на искусственное и смешанное вскармливание.
Наши результаты подтверждают данные большинства авторов, которые связывают развитие воспалительных процессов ЖКТ с искусственным вскармливанием с рождения или раннего возраста [3]. Возможно, у детей с ПП ЦНС, особенно у недоношенных, имеют место нарушения функционирования ферментных систем ЖКТ, что приводит к воспалительным процессам слизистой оболочки пищеварительного тракта [4–6].
По данным большинства авторов, особая роль в становлении функции пищеварительного тракта у детей раннего возраста принадлежит своевременному введению прикорма [3, 7].
Согласно проанализированным нами данным о сроках введения прикорма (табл. 3), детям с ПП ЦНС и гастродуоденальной патологией прикорм вводили ранее четырех месяцев (оптимальный срок, рекомендованный Институтом питания РАН). Сроки введения прикорма чаще нарушались в группе недоношенных – 27 (25,7%) случаев.
Данные литературы свидетельствуют о том, что у матерей на фоне стресса (преждевременные роды, наличие акушерской и экстрагенитальной патологии) лактационная функция снижается [8]. Возможно, отсутствием или снижением лактационной функции у матерей детей второй группы обусловлены использование донорского пастеризованного молока и раннее введение прикорма.
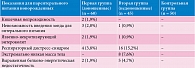
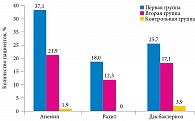
Помимо тяжести состояния и наличия тяжелой неврологической симптоматики у исследуемых детей имел место отягощенный преморбидный фон. У 23 (21,9%) детей первой группы и 32 (30,4%) детей второй группы выявлено сочетание заболеваний патологического фона, что скорее всего стало следствием заболеваний верхних отделов ЖКТ и усугубляло гастроинтестинальные нарушения. В первой группе анемия зафиксирована у 39 (37,1%), рахит – у 19 (18%), дисбактериоз – у 27 (25,7%). Во второй группе эти показатели составили 23 (21,9%), 13 (12,3%) и 18 (17,1%) соответственно (рис. 1). Не исключено, что указанные заболевания стали следствием гастродуоденальной патологии, что в свою очередь усугубило течение основного заболевания. Наличие большого процента таких дефицитных состояний, как анемия и рахит, у детей с расстройствами пищеварения вполне объяснимо нарушением всасывания и избыточными потерями патогенетически значимых макроэлементов. Гастроинтестинальные нарушения стали причиной развития хронических расстройств питания: гипотрофия 1–2-й степени выявлена у 14% детей первой группы и у 25% – второй.
У недоношенных симптомы гастроинтестинальной дисфункции расценивались как признаки морфофункциональной незрелости нервной регуляции органов пищеварения. Данное состояние усугубляет нарушение моторной и переваривающей функций пищеварительного тракта.
По данным отечественных авторов, раннее введение прикорма способно негативно влиять на развитие ребенка. Анализ клинических проявлений гастродуоденальной патологии у детей раннего возраста (до пяти месяцев) c ПП ЦНС показал, что ведущими жалобами были срыгивания – 93% и рвота – 89%. Как известно, синдром срыгивания и рвоты у детей раннего возраста с ПП ЦНС характеризует наличие клинических проявлений и критериев тяжести гипертензивно-гидроцефального синдрома. Однако клинические проявления гастродуоденальной патологии у детей первой и второй групп достоверно отличались (p < 0,05) (табл. 4).
Чаще функциональные расстройства эзофагогастродуоденальной зоны встречались у детей первой группы (доношенные) с ПП ЦНС. В этой группе преобладали упорные срыгивания – 58%, запор – 72%, рвота – 54%, реже отмечалась боль – 15%. Эти показатели достоверно отличались от данных второй группы: срыгивания – 35%, запор – 38%, рвота – 35%, боль – 22%.
Вздутие живота регистрировалось во второй группе чаще (67%), чем в первой.
Клинические проявления гастродуоденальной патологии были проанализированы у детей с шести месяцев до года. Полученные данные представлены в табл. 5. Установлено, что с возрастом клинические проявления уменьшались почти в два раза как в первой, так и во второй группе. Но у большинства детей, у которых в возрасте до пяти месяцев наблюдались упорные срыгивания и рвота, в возрасте от шести месяцев до года отмечались болевой синдром и запор: первая группа – 78 и 84%, вторая – 67 и 78% соответственно.
Возможно, возрастные изменения как в слизистой, так и в ферментной системе пищеварительного тракта влияют на трансформацию клинических симптомов гастродуоденальной патологии [9].
Обратите внимание: с возрастом у детей второй группы (недоношенные) клинические проявления гастродуоденальной патологии было намного меньше, чем в первой группе (доношенные), но показатели недостоверны (p > 0,05). Дети получали терапию по поводу внутричерепной гипертензии и гидроцефалии, что временно снижало гастроинтерстициальную дисфункцию.
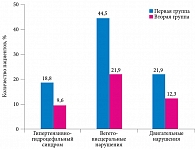
Перинатальное поражение ЦНС чаще является одной из ведущих причин развития патологических изменений верхних отделов ЖКТ у детей раннего возраста. По данным наших исследований, у детей первой и второй групп высока частота гипертензивно-гидроцефального синдрома.
В отличие от второй группы в первой достоверно чаще выявлялась неврологическая симптоматика (рис. 2).
Кроме того, установлена зависимость локализации воспалительного поражения ЖКТ от возраста (табл. 6 и 7).
Выводы
Результаты исследования показали, что воспалительные заболевания ЖКТ у детей с ПП ЦНС независимо от возраста имеют тенденцию к нарастанию. Если в раннем возрасте наблюдаются признаки воспаления верхних отделов ЖКТ, то с возрастом в патологический процесс вовлекаются пищеварительные железы и нижние отделы ЖКТ. Часто имеют место срыгивания, рвота и боль в животе. Нарушения акта дефекации в виде запора – основное клиническое проявление при патологии ЖКТ – 57% детей первой группы и 70% – второй. Важно, что у детей с запором в анамнезе отмечались упорные срыгивания и рвота в грудном возрасте.
Ведущий клинический синдром у пациентов с воспалительной патологией верхних отделов ЖКТ может указывать на локализацию патологического процесса. Так, абдоминальный болевой синдром у детей раннего возраста с перинатальным поражением нервной системы свидетельствует о дистальном поражении верхних отделов пищеварительного тракта. Запор как основная жалоба отмечается только у пациентов с гастродуоденитом.
R.M. Manapova, A.M. Aliskandiyev, Z.A. Kurbanova
Dagestan State Medical University
Contact person: Renata Magomedovna Manapova, renata6515@mail.ru
The frequency of perinatal lesions in children of the first months of life, according to different authors, varies from 15-60% to 65-85% among infants born to prematurely born with extremely low body weight. It is extremely important that more than 30% of all forms of chronic pathology of adults have their origins in childhood and the beginning of many of them are vegetative-visceral dysfunctions against the background of the perinatal pathology of the central nervous system. The question of the effect of chronic hypoxia on the functional state of the gastrointestinal tract of a premature baby remains insufficiently studied. The identification of the relationship between central nervous system damage and gastrointestinal disturbances would provide a basis for the prevention of diseases of the digestive system at an older age.
