Современные стандарты лечения диабетической полиневропатии
- Аннотация
- Статья
- Ссылки
- English
В статье рассматриваются различные подходы к систематизации поражений периферической нервной системы. Подчеркивается важность ранней диагностики хронических диффузных невропатий, а также своевременной комплексной терапии как решающего фактора профилактики и замедления прогрессирования диабетической невропатии. Приводятся данные об эффективности применения альфа-липоевой кислоты как для профилактики, так и для лечения заболевания.
В статье рассматриваются различные подходы к систематизации поражений периферической нервной системы. Подчеркивается важность ранней диагностики хронических диффузных невропатий, а также своевременной комплексной терапии как решающего фактора профилактики и замедления прогрессирования диабетической невропатии. Приводятся данные об эффективности применения альфа-липоевой кислоты как для профилактики, так и для лечения заболевания.




Распространенность диабетической невропатии (ДН) варьируется от 16 до 66% и напрямую зависит от длительности сахарного диабета (СД) и степени его контроля [1].
Симптомы ДН, как правило, появляются через пять – десять лет течения основного заболевания. Однако как минимум у 10% пациентов СД верифицируется только после дебюта неврологического дефицита.
Основные симптомы ДН могут быть весьма неприятными. При прогрессировании патологии и, следовательно, усугублении нарушений повышается риск падений, язвы стопы, аритмии. Это может привести к переломам, ампутациям и смерти.
Прогноз существенно улучшается при выявлении ДН на ранней или доклинической стадии. На начальных стадиях заболевания также существенно выше эффект проводимой терапии.
Классификация поражений периферической нервной системы
При ДН поражаются разные волокна периферических нервов, что обусловливает значительную вариабельность комбинаций клинических знаков и симптомов. Именно поэтому чрезвычайно важно систематизировать разнообразные поражения периферической нервной системы у больных СД. Современная классификация ДН (табл. 1) базируется на трех критериях:
- распространенность симптомов (диффузные и фокальные невропатии);
- основные клинические симптомы (сенсомоторные или вегетативные невропатии);
- ведущий патогенетический фактор (метаболические или васкулярные невропатии).
Следует напомнить, что встречаются смешанные формы ДН, что может затруднять диагностику.
При анализе клинической картины необходимо последовательно ответить на следующие три вопроса:
- какие симптомы преобладают (моторные, сенсорные, вегетативные);
- как распределяются и в каких частях тела преобладают (дистальное/проксимальное, симметричное/асимметричное поражение конечностей, преимущественное вовлечение верхних или нижних конечностей);
- какой темп развития (острая, подострая, хроническая форма)?
Диффузные диабетические невропатии
В настоящее время самой распространенной признана дистальная симметричная сенсомоторная невропатия – около 80% случаев [2, 3]. Обычно данная форма ДН развивается через несколько лет от начала основного заболевания. Патология протекает медленно (хронически), первые симптомы появляются в нижних конечностях, иногда унилатерально.
Диффузные ДН подразделяются на два подтипа:
- с повреждением толстых (миелинизированных) волокон;
- с повреждением тонких (слабо миелинизированных и немиелинизированных) волокон.
Эти два подтипа заболевания различаются не только клинической картиной, но и прогнозом (табл. 2).
Дистальная симметричная сенсомоторная невропатия с поражением толстых волокон
Толстые (миелинизированные) волокна периферических нервов обеспечивают проведение моторных импульсов, импульсов глубокой и вибрационной чувствительности, а также частично боли.
Первые симптомы (онемение, парестезии, болевые ощущения) появляются в нижних конечностях сначала с одной стороны, в дальнейшем переходят на другую сторону.
При поражении толстых волокон нарушается глубокая и вибрационная чувствительность, снижается или выпадает сухожильный рефлекс. Нарушение вибрационной чувствительности – важный маркер высокого риска ульцерации стоп.
При прогрессировании невропатии развиваются мышечная слабость, арефлексия, сенситивная атаксия. Важно отметить, что моторные симптомы появляются позже сенсорных, в том числе болевые ощущения, и остаются умеренно выраженными (мягкий парез) даже на отдаленных стадиях болезни. Первым симптомом пареза считается слабость в мышцах разгибателях стопы или большого пальца (пациенты начинают спотыкаться на ровном месте). Кроме того, могут наблюдаться тремор (свидетельствует об активности патологического процесса, воздействующего на периферическую нервную систему) и крампи (пароксизмы болезненных сведений группы мышц). Подтвердить невропатию и выявить субклиническое поражение миелинизированных волокон позволяет электрофизиологическое исследование скорости проведения импульса по нервам.
При диагностике следует помнить, что при дистальной симметричной сенсомоторной невропатии симптомы всегда локализуются дистально и симметрично, в первую очередь поражаются нижние конечности, чувствительные нарушения преобладают над двигательными, поверхностные (болевая и температурная чувствительность) – над нарушением проприоцепции (вибрационная чувствительность и суставно-мышечное чувство), патология развивается не остро, а постепенно.
Для верификации дистальной симметричной сенсомоторной полиневропатии помимо соответствия клинической феноменологии требуется:
- чтобы был диагностирован СД (в соответствии с диагностическими критериями сахарного диабета и других нарушений гликемии [3]);
- выраженность полиневропатии была соизмерима с длительностью и тяжестью СД;
- были исключены другие причины развития сенсомоторной полиневропатии (например, дефицит витамина В12, злоупотребление алкоголем, уремия, гипотиреоз, паранеопластическая невропатия, лекарственная невропатия, вертеброгенная клаудикация).
Дистальная симметричная невропатия с поражением тонких волокон
Наибольший повреждающий эффект СД оказывает на тонкие миелинизированные (С и А-дельта) и немиелинизированные волокна, которые обеспечивают вегетативную иннервацию, температурную и болевую чувствительность. Данные волокна поражаются на ранних этапах СД и даже до его ранних клинических проявлений [4]. При этом отмечаются симптомы вегетативной недостаточности в сочетании со жгучей, стреляющей болью, гипералгезией, парастезиями, снижением болевой и температурной чувствительности, ульцерацией стоп и уменьшением висцеральной болевой чувствительности. Именно со снижением висцеральной болевой чувствительности связаны безболевые инфаркты у больных СД.
Диагностику этой формы полиневропатии затрудняет отсутствие характерных неврологических признаков. У пациентов сохраняются сухожильные рефлексы, мышечная сила, глубокая и вибрационная чувствительность, а также нормальные электрофизиологические показатели. Единственным очаговым неврологическим знаком могут быть нарушения зрачка (синдром Аргайла Робертсона). Ранее у таких пациентов ошибочно диагностировали невротические нарушения, истерию или симуляцию. Только благодаря появлению современных методов исследования стало возможным установить истинную природу этого расстройства.
Поражение тонких волокон может проявляться только соматическими симптомами (соматическая (вегетативная) невропатия) либо сочетанием соматических симптомов с симптомами болевой невропатии (последние часто преобладают). Во втором случае болевая симптоматика может служить маркером поражения вегетативных волокон. Больные обычно жалуются на болевые дизестезии (покалывание, пощипывание, ползание мурашек, жгучие и/или режущие, стреляющие боли), которые первоначально локализуются в стопах, со временем распространяются на голени и кисти. Болевые ощущения в стопах провоцируются приемом теплого душа (температурная аллодиния), ходьбой, обуванием, надеванием носков (механическая аллодиния). Сверлящие, жгучие боли часто персистируют в ночное время, серьезно нарушая сон. У большинства пациентов развивается синдром беспокойных ног. Как правило, позитивные сенсорные симптомы (спонтанные боли, гипералгезия, гиперпатия, аллодиния) доминируют и могут скрывать негативные симптомы (температурную и болевую гипостезию).
Болевые симптомы в ногах часто ошибочно расценивают как начальные признаки патологии суставов.
Диабетическая автономная (вегетативная) невропатия нередко сочетается с другими типами невропатий (чаще всего с болевой невропатией), однако может быть изолированной и предшествовать развитию других осложнений СД.
Клиническая картина характеризуется дисфункцией в одной или нескольких органных системах (табл. 3).
Наиболее частым симптомом признана сфинктерная дисфункция. Она проявляется сфинктерной недостаточностью или атонией мочевого пузыря, атаками диареи, особенно в ночное время, и импотенцией. К другим симптомам периферической вегетативной недостаточности относятся тахикардия, ортостатическая гипотензия, отеки стоп и суставов, сухость кожных покровов.
Приблизительно у 20% больных отмечаются нарушения кардиоваскулярной системы, как следствие – денервированное сердце. Серьезными осложнениями денервированного сердца являются аритмии, безболевой или малосимптомный инфаркт миокарда. От четверти до половины пациентов умирают через пять – десять лет после диагностирования кардиальной вегетативной невропатии.
Периферическая судомоторная невропатия в первую очередь поражает нижние конечности. Кожа на ногах становится сухой, трескается, что способствует ее инфицированию. Для обозначения этого процесса часто используют термин «аутосимпатэктомия» (периферические вазомоторные нарушения плюс судомоторная невропатия). Нарушение симпатической регуляции сосудов в результате вазодилатации обусловливает проведение артериовенозного шунтирования. С расширением вен стоп и их недостаточностью связаны отеки, резистентные к диуретикам. Таким образом, формируются «теплые» невропатические стопы. Вследствие полнокровия стоп развивается остеопения, ассоциированная с нейроартропатией, или стопой Шарко.
Алгоритм диагностики
Чрезвычайно важно диагностировать ДН на ранних, в том числе субклинических, стадиях.
При обследовании больного следует придерживаться принципа трех С. Во-первых, слушать больного, фиксируя характерные эпитеты (дескрипторы) боли, во-вторых, смотреть больного, выявляя локальные нарушения чувствительности (аллодинию, гиперестезию, гипостезию и т.д.), в-третьих, соотносить характер жалоб с результатами осмотра. Важно поощрять пациентов к описанию своего болезненного опыта (локализация, продолжительность, интенсивность, провоцирующие факторы).
Облегчить диагностику позволяют шкалы для оценки боли (TSS и ID).
Для определения субклинического поражения толстых волокон дополнительно исследуется скорость проведения возбуждения по моторным и сенсорным волокнам.
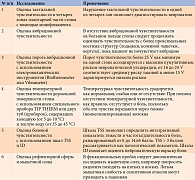
В отсутствие жалоб пациенты должны ежегодно проходить осмотр согласно алгоритму скрининга ДН (табл. 4) [5].
В случае обнаружения клинических/субклинических признаков невропатии, в том числе нарушения чувствительности плантарной поверхности стопы, повторные обследования проводятся каждые шесть месяцев.
Фокальные диабетические невропатии
В отличие от диффузных невропатий фокальные развиваются остро или подостро. Основным повреждающим механизмом является ишемия.
Среди краниальных нервов наиболее часто поражаются глазодвигательные: третий и шестой.
Проксимальная асимметричная диабетическая невропатия встречается очень редко – около 1% случаев. Для ее обозначения исторически использовались разные термины: диабетическая амиотрофия, диабетическая полирадикулопатия, диабетическая люмбосакральная плексопатия, синдром Брунса – Гарленда.
Патология характеризуется преимущественно моторными симптомами, однако в начальном периоде может отмечаться невралгическая боль высокой интенсивности. Одновременно с болью возникает мышечная слабость с последующей атрофией мышц тазового пояса и бедер. Как правило, вовлекаются musculus quadriceps и musculus iliopsoas, в результате развиваются слабость флексии бедра и ощущение нестабильности колена, что максимально проявляется при подъеме по лестнице. Коленные рефлексы редуцируются или выпадают, а ахилловы могут быть сохранены или снижены (при сопутствующей дистальной ДН).
Симптомы прогрессируют монофазно или ступенчато. Чаще начало унилатеральное, однако в течение нескольких недель или месяцев мышечная слабость распространяется на противоположную часть тела.
При электрофизиологических исследованиях выявляется редукция сенсорных и моторных амплитуд (амплитуда М-ответа). Электрофизиологические показатели демонстрируют неравномерную степень поражения отдельных нервов пояснично-крестцового сплетения. Преимущественно страдают пожилые пациенты с СД 2 типа. Так, пик заболеваемости приходится на 65 лет.
Прогноз относительно благоприятен. Боль нивелируется в течение нескольких недель, но иногда сохраняется до шести – девяти месяцев. Парез и атрофия – также в течение нескольких месяцев. Восстановление иногда занимает несколько лет, у части больных сохраняется резидуальный дефект.
Стандарты лечения
Лечение ДН – трудная, но достижимая задача. Оно должно начинаться в окне возможностей, то есть от момента диагностики субклинической/клинической формы заболевания до ульцерации стоп.
Нарушение чувствительности плантарной части стопы, особенно порога вибрационной чувствительности, свидетельствует о повышении риска ее ульцерации. Необходимо информировать пациента о риске таковой и мотивировать на правильный уход за стопами.
Патогенез ДН мультифакторный, поэтому профилактика и лечение поврежденных нервных волокон должны быть комплексными: оптимизация контроля глюкозы, блокирование патологических путей метаболизма, нивелирование симптоматики.
Сахароснижающая терапия
Важность контроля глюкозы крови (уровень гликированного гемоглобина (HbA1c) < 7%) признается всеми экспертами. У пациентов, получающих инсулинотерапию, снижение HbA1c, например с 9 до 7%, приводит к уменьшению риска развития и прогрессирования микрососудистых осложнений. В частности, риск развития невропатии сокращается на 60%.
Аналогичные результаты получены при использовании пероральных сахароснижающих препаратов. Результаты исследования UKPDS продемонстрировали, что снижение HbA1c на 1% способствует уменьшению риска развития микрососудистых осложнений на 37% [6].
Однако эффективность оптимизации контроля глюкозы различается в зависимости от типа диабета и цели терапии: профилактика развития невропатии или замедление ее прогрессирования. Превентивный эффект наиболее выражен у пациентов, страдающих СД 1 типа. Оптимальный контроль глюкозы только замедляет течение ДН, но не приводит к редукции симптомов.
Кроме того, достижение целевых уровней глюкозы крови возможно не у всех пациентов.
В связи со сказанным оптимизация контроля глюкозы не исключает проведения патогенетической терапии, тем более что с каждым годом появляется все больше аргументов в пользу дополнительных форм лечения.
Патогенетическая терапия
Этиопатогенетическими эффектами в отношении ДН обладают препараты разных классов.
Возможности ингибиторов альдозоредуктазы, приводящих к редукции сорбитола, изучены как на животных моделях, так и в клинических исследованиях. Препараты влияют преимущественно на вибрационную чувствительность. Их использование может замедлить прогрессирование болезни, в частности снизить риск ульцерации стоп [7, 8]. Единственный препарат этой группы Epalrestat разрешен к применению в Японии.
Вазодилататоры. В развитии ДН важная роль отводится гипоксии нервного волокна, которая развивается вследствие редукции эндоневральной перфузии из-за окклюзии vasa nervorum. Сосудорасширяющие препараты улучшают кровоснабжение нервных волокон. К таким препаратам относятся блокаторы кальциевых каналов, ингибиторы ангиотензинпревращающего фермента и нитраты [9].
Еще одной многообещающей субстанцией, рассматривающейся в качестве патогенетической терапии, является витамин В1 (тианептин и бенфотиамин).
Тиамина фосфат – кофактор транскетолазы, которая детерминирует эффективность пентоз-фосфатного метаболизма. Активация транскетолазы через кофактор позволяет использовать пентоз-фосфатный путь в условиях повышенной концентрации глюкозы. Усиление трафика через пентоз-фосфатный путь приводит к значительной редукции наиболее агрессивных метаболитов гликолиза.
У пациентов с СД уровень тиамина снижен на 25% [10], поэтому вышеописанный путь метаболизма становится неэффективным. Следовательно, для больных СД важно адекватное возмещение витамина В1.
Некоторые препараты, имеющие патогенетические мишени, также показали неплохие результаты на экспериментальных моделях ДН, но в силу разных обстоятельств не внедрены в клиническую практику. Речь, в частности, идет о Aminoguanidine – ингибиторе неферментного гликолиза, который уменьшает продукцию конечных продуктов гликолиза, играющих ведущую роль в развитии осложнений диабета [11, 12].
Рекомбинированный человеческий фактор роста нерва может быть полезен для активации регенеративных процессов в нервном волокне [13, 14]. Несмотря на обнадеживающие результаты исследований, убедительных данных, поддерживающих использование этих агентов в клинической практике, пока нет.
Препараты альфа-липоевой кислоты. Cогласно рекомендациям Международной диабетической федерации (2017) единственным патогенетическим препаратом, имеющим высокую доказательную базу, является альфа-липоевая кислота (АЛК) [5].
Конечным фактором патологического каскада считается окислительный стресс, который повреждает нервные волокна. АЛК – важный антиоксидант и метаболический компонент некоторых ферментативных реакций в метаболизме глюкозы [15].
Высокий антиоксидантный потенциал АЛК реализуется через несколько механизмов: поглощение активных форм кислорода, способность регенерировать эндогенные антиоксиданты, такие как глутатион и витамины E, C, и собственно металл-хелатная активность, приводящая к уменьшению продукции активных форм кислорода.
Поскольку АЛК является как жиро-, так и водорастворимым субстратом, она способна воздействовать на окислительный стресс как в клеточных мембранах, так и в цитозоле. Так, АЛК приводит к снижению перекисного окисления в мозге и периферических нервах (показано на волокнах седалищного нерва) [16].
АЛК впервые стали использовать в 1966 г. в Германии для лечения диабетической полиневропатии и цирроза печени, так как были получены данные о низком ее уровне у этой категории пациентов [17].
В 1990-х гг. с соблюдением требований доказательной медицины проведены основополагающие исследования эффективности и безопасности АЛК при ДН. Так, в исследовании SYDNEY доказано, что АЛК влияет на сенсорные симптомы диабетической полиневропатии [18]. В этом исследовании участвовали пациенты со стабильным диабетом, осложненным сенсомоторной невропатией. Они получали интравенозно 600 мг АЛК или плацебо пять дней в неделю, всего 14 вливаний. После лечения наблюдалось значимое улучшение показателей по шкале TSS – на 5,7 балла в группе активного лечения и 1,8 балла в группе плацебо (p < 0,001). Помимо быстрого улучшения сенсорных симптомов отмечалась редукция дегенерации нервных волокон.
В 2004 г. опубликован метаанализ результатов четырех рандомизированных плацебоконтролируемых исследований ALADIN I, ALADIN III, SYDNEY, NATHAN II с участием свыше 1000 больных. Уже после трех недель внутривенного введения 600 мг АЛК положительный эффект наблюдался более чем у 50% больных [19]. Важно, что улучшение фиксировалось как в отношении позитивных невропатических симптомов, так и в отношении неврологического дефицита.
Результаты проведенных клинических исследований позволили разработать алгоритм лечения больных ДН. Терапия должна начинаться с внутривенного введения АЛК в дозе 600 мг в течение 14–15 дней. В дальнейшем следует применять таблетированные формы препарата.
В исследовании DEKAN продемонстрирована способность АЛК улучшать функцию вегетативных волокон [20]. В ходе исследования выявлено достоверное увеличение вариабельности сердечного ритма в группе АЛК по сравнению с группой плацебо (p < 0,05). По частоте побочных эффектов группы не различались.
Инсулин-миметический и противовоспалительный эффекты, а также участие АЛК в митохондриальных биоэнергетических реакциях обусловливают ее использование как для профилактики, так и для лечения невропатии [21]. Экспертами единодушно признается, что на сегодняшний день препараты АЛК являются наиболее эффективными средствами для лечения ДН.
Универсальность АЛК в отношении нивелирования моторных, сенсорных и вегетативных симптомов соматических невропатий убедительно доказана во многих российских исследованиях, в том числе в тех, которые были приближены к реальной клинической практике.
Установлено, что трехмесячный курс АЛК в дозе 600 мг способствует снижению выраженности клинических (сенсорных, моторных) и нейрофизиологических изменений со стороны периферических нервов нижних конечностей у больных СД [22]. Кроме того, такая терапия приводила к уменьшению интенсивности болевого синдрома, а у 46% пациентов болевой синдром полностью разрешился.
Продемонстрировано положительное влияние АЛК на автономную диабетическую невропатию [23, 24], в том числе на эректильную дисфункцию.
Стандартный курс лечения препаратом начинают с инфузионного введения в дозе 600 мг/сут (внутривенно капельно на 150,0 мл 0,9%-ного раствора NaCl) в течение трех недель с последующим пероральным приемом в той же дозе в течение двух-трех месяцев.
Многие исследовательские работы и клинический опыт свидетельствуют, что терапия АЛК ассоциируется с высокой комплаентностью и низким риском побочных эффектов.
Кроме того, АЛК можно комбинировать с препаратами, влияющими на симптомы ДН.
Симптоматическая терапия
Симптоматическое лечение в основном направлено на коррекцию болевого синдрома. Болевой синдром, сопутствующий сенсорной невропатии, представляет собой нейропатическую боль.
В настоящее время подходы к лечению нейропатической боли достаточно хорошо разработаны. Как правило, последовательно или одномоментно назначают антиконвульсанты и антидепрессанты (табл. 5) [25].
Среди антиконвульсантов следует выделить прегабалин, габапентин, окскарбазепин, карбамазепин, препараты вальпроевой кислоты. Среди антидепрессантов высокой аналгетической активностью обладают трициклические антидепрессанты и антидепрессанты двойного действия (дулоксетин, венлафаксин).
Необходимо отметить, что немедикаментозные методы лечения являются важной составляющей ведения пациентов с СД и ДН. Соблюдение диеты, поддержание или достижение нормальной массы тела, лечебная гимнастика (включая гимнастику для ног), массаж, расширение повседневной активности – основные направления немедикаментозной терапии.
Для предупреждения развития ДН и других осложнений диабета также целесообразно мотивировать пациентов контролировать артериальное давление, показатели липидного профиля, массы тела, отказаться от курения и употребления алкоголя.
O.V. Vorobyova
I.M. Sechenov First Moscow State Medical University
Contact person: Olga Vladimirovna Vorobyova, ovvorobeva@mail.ru
Diabetes mellitus has negative effect on different fibers of peripheral nerves. This explains the diversity of diabetic neuropathy forms. The article describes different approaches to the systematization of lesions of the peripheral nervous system. Highlighted the importance of early diagnosis of chronic diffuse neuropathies and timely complex therapy as a decisive factor in preventing and slowing of diabetic neuropathy progression. Provided data confirming the feasibility of using of the alpha-lipoic acid drug both for the prevention and for the treatment of the disease.
