Состояние паллиативной медицинской помощи детям в Краснодарском крае
- Аннотация
- Статья
- Ссылки
- English
Введение
Согласно определению Всемирной организации здравоохранения (ВОЗ), паллиативная медицинская помощь (ПМП) позволяет улучшить качество жизни пациентов (детей и взрослых) и их семей, столкнувшихся с опасным для жизни заболеванием. Предотвратить и облегчить страдания позволяют раннее выявление, тщательная оценка и лечение боли и других симптомов, а также психосоциальная и духовная поддержка [1].
Согласно Федеральному закону от 21 ноября 2011 г. № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», под паллиативной медицинской помощью понимается комплекс медицинских вмешательств, направленных на избавление от боли и облегчение других тяжелых проявлений заболевания, в целях улучшения качества жизни неизлечимых больных.
В 1996 г. паллиативная помощь (palliative care) была включена в Index Medicus в дополнение к имевшимся на тот момент определениям «терминальная помощь» (1968 г.) и «хоспис» (1980 г.).
По оценкам ВОЗ, ежегодно в мире паллиативная медицинская помощь в конце жизни требуется около 20 млн человек. Считается, что столько же нуждаются в паллиативной помощи в течение последнего года жизни. Таким образом, общее число пациентов, которым ежегодно требуется подобная помощь, достигает 40 млн. Причем 78% из них проживают в странах с низким и средним уровнем дохода. Из 20 млн человек, нуждающихся в паллиативной медицинской помощи в конце жизни, 69% – люди пожилого возраста (старше 60 лет), 25% – лица в возрасте 15–59 лет, около 6% – дети младше 15 лет [2].
Потребность детей в ПМП варьируется в зависимости от нозологических групп и кодов Международной классификации болезней 10-го пересмотра:
- G00–99 – болезни нервной системы – 80,3%;
- Q00–99 – врожденные аномалии (пороки развития), деформации и хромосомные нарушения – 9,1%;
- C00–D48 – новообразования, онкогематологические заболевания – 5%;
- F00–99 – психические расстройства и расстройства поведения – 2,3%;
- E00–99 – болезни эндокринной системы, расстройства питания и нарушения обмена веществ – 1,3%;
- S00–99 – травмы, отравления и некоторые другие воздействия внешних причин – 0,9%;
- иные нозологии – 2,1%.
По данным ВОЗ, в 2011 г. в мире зарегистрировано около 54,6 млн летальных исходов. Большинство из них (66%) обусловлено неинфекционными заболеваниями.
В Российской Федерации хосписную помощь детям начали оказывать в 1993 г. Тогда в Москве детским врачом-онкологом, профессором Е.И. Моисеенко был открыт хоспис на дому для детей с онкологическими заболеваниями [3]. В 2003 г. в Санкт-Петербурге было организовано негосударственное медицинское учреждение «Детский хоспис» под руководством протоиерея Александра Ткаченко. В 2010 г. в Санкт-Петербурге начал функционировать первый детский хоспис-стационар (18 стационарных коек, 20 коек дневного стационара, выездная бригада).
Некоторые авторы высказывают предложения о реализации в стране проекта «Инициатива по созданию в России системы паллиативной помощи детям, страдающим от угрожающих жизни состояний» [4].
Паллиативная медицинская помощь детям в Российской Федерации оказывается в соответствии с приказом Минздрава России от 14 апреля 2015 г. № 193-н «Об утверждении порядка оказания паллиативной помощи детям». Но кроме юридической стороны вопроса существует и морально-этическая. Ее основными принципами в педиатрической паллиативной помощи являются:
- выездная сестринская служба и возможность ухода на дому;
- круглосуточное оказание помощи;
- психологическая поддержка близких и родных;
- сотрудничество со службами и организациями, помощь которых может понадобиться семье при жизни ребенка и после его смерти;
- организация поддержки персонала и работа с эмоциональным выгоранием;
- экспертная оценка [5, 6].
В Краснодарском крае до 2012 г. дети с неизлечимыми, прогрессирующими заболеваниями, с ограниченным сроком жизни получали помощь в отделениях поликлиник (городских, районных), детских отделениях и больницах, включая отделения онкологии и онкогематологии, реанимационных отделениях. В 2012–2013 гг. в поликлиниках края назначались ответственные по оказанию ПМП детям. В октябре 2013 г. было открыто отделение паллиативной медицинской помощи детям в МБУЗ ГКБ № 3 г. Краснодара на 20 койко-мест. В 2016–2017 гг. объем оказания помощи возрос за счет увеличения койко-мест в педиатрических отделениях районов и появления новых патронажных выездных бригад ПМП детям. С начала 2017 г. ведется реестр детей, нуждающихся в ПМП согласно решению врачебной комиссии. В 2017 г. отделение паллиативной медицинской помощи детям было переименовано в хоспис (для детей от трех месяцев до 18 лет). В структуру хосписа также входит выездная патронажная бригада ПМП детям. Приоритетным направлением в 2016 г. стало развитие оказания ПМП в амбулаторных условиях.
Для создания эффективной системы паллиативной помощи требуется разносторонний и мультидисциплинарный подход с привлечением медицинских и парамедицинских специалистов. Речь идет о врачах и медицинских сестрах, имеющих специальную подготовку по ПМП, психотерапевтах или психологах, социальных работниках, педагогах и других специалистах. Несомненно, большую роль в оказании ПМП играют волонтеры и некоммерческие организации.
Как уже отмечалось, к числу клинических состояний, при которых может потребоваться паллиативная помощь детскому населению, относятся болезни нервной системы, врожденные аномалии (пороки развития), деформации и хромосомные нарушения, злокачественные новообразования, онкогематологические заболевания, психические расстройства и расстройства поведения, болезни эндокринной системы, расстройства питания и нарушения обмена веществ, травмы, отравления, ряд других нозологий.
Оценка состояния паллиативной медицинской помощи
Оценку состояния паллиативной помощи проводили на базе тех лечебных учреждений г. Краснодара и других городов края, в состав которых входят койко-места для инкурабельных больных в возрасте от трех месяцев до 18 лет, нуждающихся в ПМП. Помимо этапа стационарной паллиативной помощи исследование включало амбулаторный этап оказания паллиативной помощи детям, а также этап оказания помощи неизлечимым детям, находящимся на длительной искусственной вентиляции легких (ИВЛ), в домашних условиях.
В Южном федеральном округе Краснодарский край занимает первое место по численности населения – 5 603 402 человека, из них 1 252 081 ребенок, по данным на 1 января 2018 г. ПМП детям в Краснодарском крае оказывается на стационарном этапе в составе ГКБ № 3 г. Краснодара (20 койко-мест) и центральных районных больниц Краснодарского края (восемь койко-мест), где проводятся необходимое лечение, обследование, консультация узких специалистов. Дети получают медикаментозную терапию, лечебную лечебную физкультуру (ЛФК), массаж, физиотерапию. В отделении работают врач-педиатр, невролог, медицинский психолог, инструкторы ЛФК и массажисты. Все стационары оснащены необходимой медицинской техникой и расходными медицинскими материалами для качественного оказания медицинской помощи инкурабельным детям.
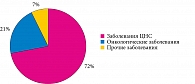
В круглосуточном стационаре получают лечение 193 ребенка, из них 138 с заболеваниями центральной нервной системы (ЦНС), 14 онкологических больных и 41 пациент с другими заболеваниями. Структура оказания паллиативной помощи детям на этапе круглосуточного стационара в Краснодарском крае показана на рис. 1. Как видим, большинство детей, нуждающихся в ПМП, – неизлечимые пациенты с болезнями ЦНС.
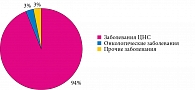
В Краснодарском крае имеются амбулаторные кабинеты, в которых паллиативную помощь получают дети до 18 лет. По достижении 18-летнего возраста с целью преемственности оказания ПМП ребенка направляют в медицинскую организацию, оказывающую ПМП взрослому населению. Всего в Краснодарском крае функционирует десять кабинетов, в которых оказывается этот вид медицинской помощи детям. В них получают лечение 250 неизлечимо больных детей, из которых 236 пациентов с заболеваниями ЦНС (рис. 2).
С 2015 г. в Краснодарском крае начали формироваться выездные патронажные бригады. В настоящее время функционирует 13 выездных патронажных бригад в составе поликлиник: четыре бригады, а также выездная патронажная бригада хосписа – в Краснодаре, девять – в детских поликлиниках других городов Краснодарского края.
В Краснодарском крае кроме стационарного этапа и поликлинического звена организована паллиативная помощь детям на дому. При переводе детей на ИВЛ в домашних условиях врачебной комиссией обязательно определяются показания (медицинские, социальные либо желание родителей и возможность ухаживать за ребенком) для проведения длительной инвазивной или неинвазивной ИВЛ на дому. В этом случае анестезиолог-реаниматолог стационара проводит обучение родителей работе с аппаратом ИВЛ, подбирает необходимые параметры вентиляции, а также обучает уходу за дыхательными путями, мониторированию жизненно важных функций организма, объясняет симптомы жизнеугрожающих состояний и алгоритм действий в соответствующих ситуациях. Перевод ребенка согласовывается с руководством поликлиники по месту жительства, предоставляется документация для ознакомления с состоянием ребенка, тактикой его лечения и особенностями ухода. После того как персонал лечебного учреждения убедится, что родители готовы к уходу за ребенком, находящимся на ИВЛ, в домашних условиях, родители оформляют письменный отказ от стационарного лечения и подтверждение, что ознакомлены с правилами ухода за ребенком и его состоянием. Транспортировка пациента из стационара домой осуществляется специализированным транспортом в обязательном сопровождении врача-реаниматолога. При размещении больного в домашних условиях проводятся проверка медицинской техники, краткий инструктаж врача-педиатра детской поликлиники по состоянию ребенка и работе с медицинским оборудованием. В день транспортировки дом, где проживает ребенок, посещает участковый врач-педиатр (лечащий врач). Согласовываются кратность посещений пациента с ИВЛ на дому, сроки и объемы обследований. В дальнейшем ребенка на дому, согласно установленному графику, посещает участковый врач-педиатр, прошедший обучение по ПМП детям (лечащий врач). При необходимости привлекаются другие специалисты. Сведения заносятся в амбулаторную карту ребенка. В условиях ИВЛ на дому у пациентов имеется все необходимое техническое оснащение в виде пульсоксиметра, аспиратора, мешка Амбу, откашливателя, аппарата неинвазивной искусственной вентиляции легких, аппарата ИВЛ, кислородного концентратора.
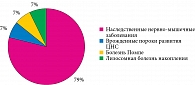
По состоянию на 1 июня 2018 г., на дому ИВЛ получали 14 инкурабельных больных. Среди них 11 детей с наследственными нервно-мышечными заболеваниями, 1 (7%) – с врожденными пороками развития ЦНС, 1 (7%) – с лизосомной болезнью накопления, 1 (7%) – с болезнью Помпе. Среди этих больных восемь пациентов находились на неинвазивной вентиляции, шесть – на инвазивной (рис. 3). Как видно из рис. 3, большинство детей, находившихся на длительной ИВЛ в домашних условиях, – инкурабельные больные с наследственными нервно-мышечными заболеваниями (79%).
Заключение
С 2012 г. в Краснодарском крае активно внедряется и развивается паллиативная медицинская помощь детям. За эти годы организовано 20 койко-мест в стационаре паллиативной помощи инкурабельным больным от трех месяцев до 18 лет на базе МБУЗ ГКБ № 3 г. Краснодара и восемь койко-мест в составе центральных районных больниц Краснодарского края. Кроме того, активно оказывается паллиативная помощь детям на этапе амбулаторной помощи (20 кабинетов паллиативной педиатрической помощи), а также помощь инкурабельным больным в домашних условиях (14 больных).
Большинство детей, получающих паллиативную медицинскую помощь как на стационарном, так и амбулаторном этапе, имеют тяжелые поражения ЦНС. Второе место занимают онкологические заболевания.
A.V. Burlutskaya, MD, PhD, A.V. Statova, PhD, E.V. Mamyan
Kuban State Medical University
Contact person: Anastasiya V. Statova, astatova@yandex.ru
Currently, palliative care is considered as one of the priority sectors of domestic medicine. The problem of such assistance provision is extremely urgent, as the number of people in need is increasing. Palliative care for children condition assessment in the Krasnodar Region was carried out on the basis of medical institutions of the region, which provide beds for incurable patients receiving palliative care.
