Отдаленные результаты пластических замещений дефектов после иссечения первичной меланомы кожи
- Аннотация
- Статья
- Ссылки
- English
Введение
Общепризнанным стандартом лечения первичной меланомы кожи (МК) является ее иссечение [1]. До начала 1970-х гг. общепринятым считалось расстояние 3–5 см от края опухоли, а при его уменьшении наблюдались увеличение на 25% локорегионарных рецидивов и тенденция к снижению выживаемости пациентов [2]. Установлена зависимость отступа от толщины опухоли. Для меланомы in situ рекомендуемый отступ – 0,5 см [3] или микрографическая техника Мооса [4]. Результаты ни одного из исследований, в частности Французской кооперативной группы судебной медицины [5], Скандинавской исследовательской группы по меланоме [6] и Всемирной организации здравоохранения (ВОЗ) [7], не показали пользу широкого отступа [8, 9].
Схожие общая выживаемость (ОВ) и частота местных рецидивов продемонстрированы в исследовании с участием пациентов с МК промежуточной толщины (1–4 мм) и рандомизацией на 2 или 4 см отступа от края опухоли [10, 11].
Британской исследовательской группой [8] и скандинавскими учеными [9] также не зарегистрировано ни одного различия в результатах выживаемости без прогрессирования (ВБП) или ОВ у пациентов с МК толщиной более 2 мм. Согласно данным нерандомизированного исследования, при МК > 4 мм иссечение с полями шириной более 2 см не влияет на местные рецидивы, ВБП и ОВ [12].
В ряде национальных руководств отступ 1–2 см считается достаточным, особенно в областях анатомических ограничений [13, 14].
До сих пор дискутабельным остается вопрос о способе ликвидации дефекта после иссечения МК [15]. При незначительных отступах необходимость в пластическом замещении возникает редко [8, 9]. Большинство ран с 1–2 см отступа удаления могут быть закрыты первично [16].
По мнению ряда авторов, использование круглых и округлых разрезов в хирургическом лечении наиболее рационально с точки зрения онкологической радикальности и экономного отношения к окружающей коже, которая может быть использована для пластики возникшего дефекта. Другие разрезы нерациональны в силу нескомпрометированной кожи [17].
Существует мнение о необходимости расширения вмешательства в большем объеме в сторону лимфооттока из-за транзитных метастазов, которые могут возникать при первичной опухоли, а также спустя время после хирургического удаления первичной МК [16].
Применение кожно-мышечных трансплантатов с учетом полноценного кровоснабжения за счет сосудистых ножек позволяет успешно ликвидировать сложные по расположению и рельефу дефекты [16, 18]. Не случайно многие авторы ратуют за дифференцированный подход к выбору метода пластического закрытия послеоперационного дефекта, допускающего иссечение значительных участков кожи. Это повышает радикальность хирургического вмешательства, позволяет избежать осложнений, связанных с натяжением краев раны и формированием порочных рубцов, улучшает качество жизни больных и сокращает период медико-социальной реабилитации [16, 17].
Итак, экономное иссечение считается эффективной и безопасной операцией при МК туловища и конечностей, а объем хирургического вмешательства не является самостоятельным фактором, от которого зависит возникновение местного рецидива и метастазов. Поэтому необходим скорейший пересмотр повсеместного и повседневного широкого иссечения МК туловища и конечностей [19]. Открытым остается вопрос о формах разрезов в зависимости от локализации первичной опухоли, целесообразности и безопасности применения пластических приемов в хирургии первичной МК, влиянии пластики на местное рецидивирование, ВБП и ОВ.
Нами исследовались пациенты с первичной МК, пролеченные в 2013 г. (n = 337). Все пациенты были рандомизированы на две группы – основную и группу сравнения. В основную вошли 182 (54,0%) пациента, у которых операция удаления опухоли завершалась пластикой дефекта тканей, в группу сравнения – 155 (46,0%) пациентов, у которых после удаления опухоли пластика дефекта тканей не проводилась, а выполнялось простое ушивание дефекта. Отбор в группы осуществлялся рандомизированным способом слепого отбора, при котором группы были статистически сопоставимы по полу, возрасту, индексу массы тела, наличию сопутствующей патологии, стадии заболевания, локализации первичной опухоли, ее гистологической структуре, толщине, изъязвлению, лимфоидной инфильтрации, а также структуре оперативных вмешательств и адъювантному лечению.
Для изучения оптимального типа разреза в зависимости от локализации первичной опухоли (на туловище или конечностях) обе исследуемые группы были разделены на подгруппы. При выполнении операций основная группа с пластикой была разделена на две подгруппы – A и B. В подгруппе A выполняли округлый разрез (равноудаленный отступ от края опухоли с последующим пластическим замещением с помощью перемещения окружающих тканей), в подгруппе B – эллипсовидный (со стандартным отступом перпендикулярно лимфооттоку и увеличенным в 2,5–3 раза отступом по ходу лимфооттока, за счет чего удалялось больше тканей антероградного и ретроградного путей регионарного лимфооттока с последующим пластическим замещением путем перемещения кожных лоскутов). Кроме того, из группы сравнения (без пластики) были выделены пациенты только с эллипсовидным разрезом (исключены пациенты с иным типом разреза без пластики, отличающимся от эллипсовидного, – с экзартикуляцией пальцев, резекцией ушных раковин; всего восемь пациентов). Они составили подгруппу C.
На туловище было выполнено 86 операций в основной группе и 82 – в группе сравнения, на конечностях – 77 и 53 соответственно. Критериями изучения служили одногодичная, трех- и пятилетняя ВБП и скорректированная общая выживаемость (СОВ) у пациентов с разным видом разреза (подгруппы A, B и в отдельности сравнение этих подгрупп с пациентами с эллипсовидным разрезом в группе сравнения (C)). В основной группе количество пациентов осталось прежним (n = 182).
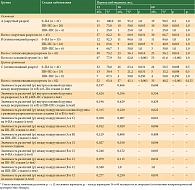
Первичная локализация меланомы на туловище
ВБП в подгруппах с разным типом пластики за 60-месячный период
При сравнении пациентов внутри основной группы (с пластикой) с округлым (A) и эллипсовидным разрезом (B) установлено, что до 12 месяцев наблюдения ВБП в подгруппе с округлым разрезом (A) составила 82,2%, а с эллипсовидным (B) – 73,2%, до 36 месяцев наблюдения – 68,2 и 56,1%, до 60 месяцев – 66,7 и 56,1% соответственно (табл. 1).
При сравнении подгрупп с пластикой (A и B) достоверной разницы между двумя типами разрезов в ВБП не установлено (р > 0,050) (табл. 1). При сравнении подгрупп A и C до 12 месяцев наблюдения ВБП была статистически лучше в подгруппе A с округлым разрезом и пластикой на 18,8% (р = 0,027) по сравнению с таковой при эллипсовидном разрезе без пластики. До 36 месяцев разница была статистически значимой (р = 0,010) и составила 23,8% в пользу подгруппы A с округлым разрезом и пластикой. До 60 месяцев наблюдения в подгруппе с округлым разрезом и пластикой ВБП также была на 26,5% статистически лучше (р = 0,004), чем в подгруппе без пластики с эллипсовидным разрезом (табл. 1).
При сравнении по стадиям результаты были следующие. Стадия 0–IIA: до 12 месяцев наблюдения ВБП в подгруппе с округлым разрезом (A) была статистически на 22,0% лучше (р = 0,020) таковой при эллипсовидном разрезе, до 36 месяцев ВБП была статистически лучше (р = 0,007) в подгруппе с округлым разрезом на 31,8%, до 60 месяцев – также статистически лучше (р = 0,010) в подгруппе с округлым разрезом и пластикой на 32,0% по сравнению с таковой при эллипсовидном разрезе в отсутствие пластики (табл. 1). Стадия IIB–IIC: до 12 месяцев ВБП в подгруппе с округлым разрезом (A) была на 35,6% статистически лучше (р = 0,012), чем в подгруппе с эллипсовидным разрезом, до 36 месяцев статистически лучше (р = 0,029) в подгруппе с округлым разрезом на 28,8%, до 60 месяцев статистически лучше (р = 0,006) в подгруппе с округлым разрезом и пластикой на 34,8% по сравнению с таковой в подгруппе с эллипсовидным разрезом без пластики (табл. 1). Стадия IIIB–IIIC: статистической разницы в подгруппах не получено (р > 0,050) (табл. 1). При сравнении подгрупп B и C в целом статистической разницы не установлено (р > 0,050). Статистически достоверная разница отмечалась на стадии IIB–IIC: до 60 месяцев ВБП была статистически лучше (р = 0,032) в подгруппе с пластикой на 25,7% (табл. 1).
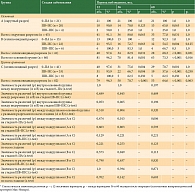
СОВ в подгруппах с разным типом разреза за 60-месячный период
Внутри основной группы с округлым разрезом с пластикой (A) и эллипсовидным разрезом без пластики (B) СОВ составила: до 12 месяцев в подгруппе с округлым разрезом (A) – 91,1%, с эллипсовидным (B) – 97,6%; до 36 месяцев – 80,0 и 82,9%, до 60 месяцев – 77,8 и 68,3% соответственно (табл. 2).
При сравнении подгрупп A и B разница в СОВ была статистически не значимой (р > 0,050) (табл. 2). При сравнении подгрупп A и C в целом статистической разницы по СОВ не установлено (р > 0,050). На стадии 0–IIA только в период с 12 до 36 месяцев СОВ была статистически лучше в подгруппе с округлым разрезом на 24,4%, а до 60 месяцев – на 29,3%, чем в подгруппе без пластики (р < 0,050) (табл. 2). При сравнении подгрупп B и C статистической разницы между подгруппами не зафиксировано (р > 0,050).
Таким образом, при сравнении подгрупп с округлым и эллипсовидным разрезом с последующей пластикой с подгруппой без пластики выявлено, что пациенты с округлым разрезом и пластикой при локализации опухоли на туловище (A) имели преимущество в ВБП по всем стадиям перед пациентами с эллипсовидным разрезом без пластики на протяжении всего периода наблюдения – 12, 36, 60 месяцев на 18,8, 23,8 и 26,5% соответственно (р < 0,050) с тенденцией к увеличивающейся разнице. Наибольшую статистически доказанную выгоду в ВБП от округлого разреза с пластикой перед обычным ушиванием без пластики имели пациенты с локализованными формами меланомы со стадией 0–IIC за весь период наблюдения – 12, 36, 60 месяцев: со стадией 0–IIA – на 22,0, 31,8 и 32,0%, со стадией IIB–IIC – на 35,6, 28,5 и 34,8% соответственно. В отношении СОВ выгоду имели только пациенты с округлым разрезом и пластикой на начальных стадиях болезни 0–IIA до 36 и 60 месяцев – на 24,4 и 29,3% соответственно.
При сравнении эллипсовидных разрезов с пластикой с аналогичными разрезами без пластики на туловище отмечалась статистическая разница в пользу пластических методов в ВБП у пациентов со стадией IIB–IIC в долгосрочной перспективе до 36–60 месяцев наблюдения на 25,7%, а в СОВ – только в течение 12–36 месяцев у пациентов со стадией 0–IIA на 24,4%. Но впоследствии статистической разницы в СОВ между подгруппами не наблюдалось. Сказанное означает, что на туловище целесообразен округлый разрез с последующей пластикой дефекта.
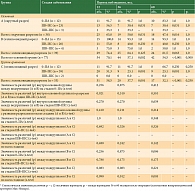
Локализация первичной меланомы на конечностях
ВБП у пациентов с разным типом разреза за 60-месячный период
При сравнении ВБП у пациентов внутри основной группы (с пластикой) с округлым (A) и эллипсовидным разрезом (B) установлено, что до 12 месяцев ВБП в подгруппе с округлым разрезом (A) составила 65,8%, с эллипсовидным (B) – 74,4%, до 36 месяцев – 50,0 и 64,1%, до 60 месяцев – 47,4 и 61,5% соответственно (табл. 3).
При сравнении подгрупп пациентов с пластикой (A и B), а также A и C статистической разницы в ВБП между подгруппами не выявлено (р > 0,050) (табл. 3). При сравнении подгрупп B и C в период до 36 месяцев получена статистически достоверная разница в ВБП в пользу подгруппы B с эллипсовидным разрезом и пластикой на 26,4% (р = 0,012). До 60 месяцев наблюдения также в подгруппе с эллипсовидным разрезом и пластикой ВБП была на 29,4% лучше (р = 0,005), чем в подгруппе без пластики с эллипсовидным разрезом.
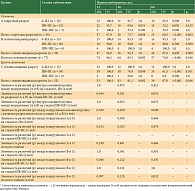
СОВ у пациентов с разным типом разреза за 60-месячный период
При сравнении подгрупп пациентов внутри основной группы (с пластикой) с округлым (A) и эллипсовидным разрезом (B) установлено, что до 12 месяцев наблюдения СОВ в подгруппе с округлым разрезом (A) составила 97,4%, в подгруппе с эллипсовидным (B) – 94,9%, до 36 месяцев наблюдения – 73,7 и 92,3%, до 60 месяцев – 60,5 и 87,2% соответственно (табл. 4).
При сравнении подгрупп A и B c первичной локализацией МК на конечностях в период наблюдения с 12 до 36 месяцев разница в СОВ была статистически значимой и составила 18,6% (р = 0,029) в пользу подгруппы B у пациентов с эллипсовидным разрезом. До 60 месяцев наблюдения у пациентов с эллипсовидным разрезом СОВ была статистически на 26,7% лучше (р = 0,008), чем в подгруппе с округлым разрезом (табл. 4). При сравнении подгрупп A и C статистической разницы в СОВ не выявлено (р > 0,050). При сравнении подгрупп B и C в период от 36 до 60 месяцев наблюдения получена статистическая разница в СОВ у пациентов с эллипсовидным разрезом и пластикой и пациентов с обычным разрезом без пластики на 19,3% (р = 0,032) (табл. 4).
Таким образом, при исследовании подгрупп с разным типом разреза на конечностях зафиксирована статистическая разница с лучшими показателями СОВ у пациентов с эллипсовидным разрезом и пластикой по сравнению с пациентами с округлым разрезом и пластикой в период 36 и 60 месяцев на 18,6 и 26,7% соответственно. Эллипсовидный разрез и пластика продемонстрировали преимущество перед обычным разрезом без пластики в ВБП в целом по подгруппе на сроках до 36 и 60 месяцев на 26,4 и 29,4% с тенденцией к улучшению показателя в отдаленной перспективе. Кроме того, у пациентов с эллипсовидным размером и пластикой показатели СОВ в отдаленной перспективе были выше с разницей 19,3% (36–60 месяцев наблюдения).
Выводы
- У пациентов с локализованными стадиями меланомы кожи (0–IIC) при первичном иссечении опухоли на туловище необходимо выполнять округлый разрез, на конечностях – эллипсовидный.
- Закрытие послеоперационного дефекта следует осуществлять с применением пластических методик, исключающих натяжение краев раны, что позволяет улучшить показатели ВБП и СОВ в пятилетнем послеоперационном периоде.
- У пациентов со стадией III заболевания форма разреза и способ ушивания не играют существенной роли в отношении ВБП и СОВ.
S.A. Yargunin, PhD, Ya.N. Shoyhet, PhD, Prof., A.F. Lazarev, PhD, Prof.
Krasnodar Oncological Dispensary № 1
Altay State Medical University
Contact person: Sergey A. Yargunin, sdocer@rambler.ru
The results of surgical treatment of patients with primary skin melanoma (MC) were analyzed depending on the localization of the primary tumor, the type of incision and the method of suturing the postoperative defect. The necessity of performing a round excision of localized primary tumors of the trunk and elliptical excision on the extremities with subsequent plastic replacement in all cases was established. In stage III patients with any tumor localization, the type of incision and suturing of the defect was not of fundamental importance. It was revealed that patients with plasty of the postoperative defect with tumor localization on the trunk had an advantage over linear suturing in progression-free survival (PFS): with a rounded incision at all stages throughout the observation period (12, 36, 60 months) by 18.8, 23.8, 26.5% (p < 0.050). The greatest benefit in PFS was observed in patients with localized forms of melanoma from 0 to IIc st over the entire follow-up period 12, 36, 60 months: from 0–IIa st to 22.0, 31.8, 32.0%, with IIb–IIc st by 35.6, 28.5, 34.8%. With an elliptical incision in IIb–IIc st in the long term up to 36–60 months of observation by 25.7%. In the adjusted overall survival (AOS), patients with a rounded incision and plastic surgery in the initial stages of the disease 0-IIa up to 36 and 60 months had a benefit by 24.4 and 29.3%, respectively, and with an elliptical incision and plastic – from 0–IIa st in the period 12–36 months by 24.4%. With the localization of the primary tumor on the extremities, a statistical difference was revealed with the best indicators in patients with an elliptical incision and plastic surgery in PFS compared with patients with a rounded incision and plastic surgery in the period of 3–60 months by 18.6% and 26.7%, respectively, as well as over patients with a conventional incision without plastic surgery as a whole in the subgroup for periods up to 36 and 60 months by 26.4 and 29.4% with a tendency to improve this indicator in the long term, as well as better AOS in the long term in these patients with a difference by 19.3% (36–60 months of observation).
