Современные подходы к коррекции дисфункции яичников у женщин с различными формами эпилепсий
- Аннотация
- Статья
- Ссылки


Эта группа распространенных заболеваний затрагивает функции ЦНС, имеет хроническое, прогредиентное течение и высокий уровень инвалидизации. Заболеваемость эпилепсией составляет 50-70 случаев на 100000 человек, распространенность – 5-10 на 1000 человек (1). В России этот показатель колеблется от 1,1 до 8,9 случаев на 1000 человек. Риск возникновения эпилепсии связан с возрастом: наиболее часто болеют дети до 15 лет и лица старше 65 лет. Около 2% детей до 2 лет и около 5% восьмилетних имеют по крайней мере один эпилептический припадок в течение жизни (3). Общеизвестно, что около половины больных эпилепсией – женщины, из которых свыше 40% – детородного возраста.
Актуальность вопросов терапии эпилепсии у женщин обусловлена чрезвычайной сложностью взаимодействия и взаимовлияния эпилептического очага, эпилептического припадка и применяемого антиэпилептического препарата на гипоталамо-гипофизарно-половую систему: на продукцию рилизинг-тропных и стероидных гормонов. Кроме того АЭП могут существенно изменять метаболизм половых гормонов и уровень транспортных протеинов – концентрацию глобулина, связывающего половые стероиды (4). Все это приводит к тому, что частота патологии со стороны женской половой сферы при эпилепсии в виде синдрома поликистозных яичников, гипогонадизма, преждевременной менопаузы и нарушений менструального цикла оказывается существенно более высокой по сравнению с популяцией (6).
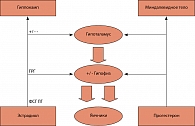
Предпосылкой гормональных изменений при эпилепсии является многоуровневость гипоталамо-гипофизарно-половой системы, в которую входят миндалевидное тело и гиппокамп-эпилептогенные области и акцептор периферических гормонов (рисунок 1). Эпилептический припадок и пароксизмальная активность могут провоцировать гормональные нарушения и наоборот, а некоторые противоэпилептические препараты могут влиять на функцию яичников (5).
Цель работы: разработать тактику лечения дисфункции яичников у больных эпилепсией репродуктивного возраста.
Материалы и методы. Проведен анализ 122 амбулаторных карт женщин с эпилепсией, из которых выявлено 65,7% пациенток с нарушением менструальной функции, которые вошли в настоящее исследование, и были разделены на 2 группы в зависимости от формы эпилепсии: 1 группу составили 40 пациенток с катамениальной эпилепсией, 2 группу – 40 пациенток с эпилепсией без катамениальной зависимости.
Всем пациенткам проводилось:
- общеклиническое обследование;
- ультразвуковое исследование органов малого таза;
- иммуноферментное исследование показателей гормонов крови (на базе МОНИИАГ);
- функциональные (аппаратные) методы исследования: электроэнцефалограмма, ЭХО-энцефалограмма, ультразвуковая доплерография сосудов головного мозга; определение концентрации противоэпилептических препаратов в сыворотке крови (на базе неврологических отделений КГБ №6 г. Москвы и кафедр неврологии и нейрохирургии лечебного факультета Московского государственного медико-стоматологического университета).
Результаты исследования. Изучение содержания в сыворотке крови обследуемых женщин гонадотропных и стероидных гормонов показало, что гормональные нарушения у больных с эпилепсией во многом определяются формой заболевания: при катамениальной эпилепсии преобладал синдром поликистозных яичников (СПКЯ) – 35% и гипопрогестеронемия – 20%, при некатамениальной эпилепсии – стертые формы СПКЯ – 25% и гиперпролактинемия – 30%.
У 65 (81,2%) пациенток с эпилепсией отмечалось уменьшение сывороточного содержания прогестерона разной степени: у 60% 1 группы и 52,5% 2 группы женщин они соответствовали НЛФ (24,25 ± 7,75), у 27,5% 1 группы и 22,5% 2 группы – ановуляторным циклам (24,25 ± 7,75). Также хочется обратить внимание, что снижение уровня прогестерона в 2 раза больше в группе с катамениальной эпилепсией по сравнению с парциальной эпилепсией. Нормальный уровень прогестерона был лишь у 10 % пациенток в обеих группах.
На фоне абсолютной или относительной гипопрогестеронемии отмечались высокая частота гормонально-зависимых заболеваний у пациенток с эпилепсией без катамениальной зависимости (миома матки 10%, эндометриоз 17,5%, гиперпластические процессы эндометрия 2,5%), в то время как при катамениальной эпилепсии чаще наблюдалась гипоплазия матки (12,5%).
Эпилепсия без катамениальной зависимости развивалась с раннего возраста, о чем свидетельствует ее большая продолжительность (от 5 до 10 лет и более 15), тогда как у пациенток 1 группы длительность заболевания в большинстве случаев не превышала 5 лет. Начало катамениальной эпилепсии, как правило, было связано с активной гормональной перестройкой организма (menarche) 65% и 12,5% после родов и абортов, тогда как во 2 группе пациенток заболевание развивалось чаще всего до полового созревания (47%). Катамениальная эпилепсия характеризовалась относительно благоприятным течением заболевания и редкой частотой эпилептических припадков (менее 2 раз в месяц) в 95% по сравнению с некатамениальной эпилепсией. Более того, при катамениальной форме эпилепсии отмечена четкая зависимость частоты обострений от фаз менструального цикла, которая наиболее высока накануне или во время менструации (1, 6). При некатамениальной эпилепсии подобной зависимости не выявлено. Особый интерес представляет факт увеличения частоты припадков, ухудшения общего состояния и результатов электроэнцефалограммы на фоне задержки менструации у пациенток обеих групп, особенно значительное увеличение отмечено в группе с катамениальной эпилепсией, при которой частота приступов в период аменореи увеличивалась в 3,5 раза. Эти клинические данные подтверждены результатами электроэнцефалографического исследования, которые позволили выявить максимальную судорожную активность у больных с катамениальной эпилепсией накануне и во время менструации, тогда как при некатамениальной эпилепсии повышенная судорожная активность наблюдалась на протяжении всего цикла (1).
Эти данные обусловливают необходимость проведения гормональной коррекции, при которой необходимо учитывать форму эпилепсии, а также анамнез, возраст, вес, особенности телосложения, характер, степень и длительность выявленных гормональных нарушений.
При наличии у больных нейрообменноэндокринных нарушений (ожирение, стрии, склонность к повышению АД, головные боли и т. д.) назначалась терапия, направленная на снижение массы тела и нормализацию обменных процессов в течение 2-3 месяцев.
Для коррекции гормональных нарушений у больных эпилепсией целесообразно использовать натуральные гестагены и монофазные комбинированные оральные контрацептивы (КОК) с высокоактивным гестагенным компонентом, адекватно восполняющим дефицит прогестерона и не обладающим побочными системными эффектами (4).
На основании характера гормональных нарушений при различных формах эпилепсии и выявленной зависимости проявлений основного заболевания от менструального цикла разработан алгоритм дифференцированной гормональной коррекции (рисунок 2):
- у пациенток с катамениальной эпилепсией, учитывая наиболее высокую частоту гипоплазии матки, целесообразно применение КОК с содержанием эстрогенов 30-35 мкг. Поэтому при СПКЯ и гиперандрогении назначался Регулон и Диане-35, при изолированной гипопрогестеронемии – Утрожестан во второй фазе цикла;
- у пациенток с эпилепсией без катамениальной зависимости при гиперпролактинемии и относительной гипопрогестеронемии назначался Бромкрептин в индивидуально подобранных дозах и Утрожестан во второй фазе цикла, при СПКЯ – микродозированные КОК – Новинет или Линдинет (с учетом высокой частоты гормональнозависимых заболеваний гениталий).
Следует особенно подчеркнуть, что на фоне проводимой терапии отмечалась нормализация сывороточного содержания прогестерона.
Адекватная коррекция гормональных нарушений благоприятно влияла на течение основного заболевания, о чем свидетельствовало значительное уменьшение частоты приступов вплоть до стойкой ремиссии заболевания, которая в 2 раза чаще наблюдалась при катамениальной форме эпилепсии, что подтверждает роль стероидных гормонов в течение этого заболевания.
Одновременно все пациентки принимали противоэпилептические препараты в средней терапевтической дозировке: преимущественно Карбамазепин (47%) и Депакин (12%).
В литературе широко дискутируется вопрос о влиянии ПЭП на менструальную функцию (3, 7). Поэтому было проведено исследование содержание ПЭП и гормонов в сыворотке крови обследованных пациенток. Оно показало, что во II фазу цикла наблюдается некоторое снижение концентрации карбамазепина в то время, как концентрация Депакина не изменялась (таблица 1). Следует особенно подчеркнуть, что на фоне проводимой терапии наблюдалась стабильная концентрация Депакина на протяжении всего менструального цикла и умеренное снижение Карбамазепина во II фазе цикла, аналогичное изменениям, наблюдавшимся до применения гормональных препаратов. Это значит, что проводимая гормональная терапия не влияет на сывороточные концентрации ПЭП.
Факт незначительного снижения концентрации Карбамазепина в лютеиновой фазе менструального цикла можно объяснить тем, что он является индуктором микросомальных ферментных систем (цитохром Р 450), стимулируя печеночный метаболизм, и повышает концентрацию протеина, связывающего половые стероиды (2, 5, 7).
Таким образом, в гормональной коррекции дисфункции яичников предпочтительно применение ферментингибирующих противоэпилептических препаратов, не метаболизирующихся в печени и не влияющих на уровень гормонов в крови, каковым является Депакин.
Проведенные исследования позволили сделать следующие выводы.
- Пациенткам с эпилепсией, сопровождающейся нарушением менструального цикла, необходимо проводить дифференцированную гормональную коррекцию, которая не вызывает изменений сывороточного содержания ПЭП.
- Гормональная терапия нарушений менструального цикла у больных эпилепсией не влияет на сывороточные концентрации противоэпилептических препаратов.
- Для лечения эпилепсии у пациенток с нарушением гормональной функции яичников целесообразно применение ферментинактивирующих противоэпилептических препаратов, не метаболизирующихся в печени и тем самым не влияющих на у ровень женских половых гормонов в крови.
- Нормализация гормональной функции яичников у больных эпилепсией оказывает позитивное влияние на течение основного заболевания.
