Телемедицинские технологии в гепатологии: время идти вперед?
- Аннотация
- Статья
- Ссылки
- English



Введение
Согласно определению Всемирной организации здравоохранения, термин «телемедицина» означает предоставление услуг в сфере здравоохранения в случае, когда расстояние является критическим фактором. Помимо использования информационно-коммуникационных технологий для обмена необходимой информацией в целях диагностики, лечения и профилактики заболеваний и травм, «телемедицина» используется специалистами здравоохранения для непрерывного образования и повышения квалификации [1]. Необходимо отметить, что в Российской Федерации термин «телемедицина» в нормативных правовых документах не применяется. Вместо этого используется следующее словосочетание: медицинская помощь, оказываемая с применением телемедицинских технологий (ТМТ).
ТМТ в системе здравоохранения России официально применяются с 2018 г., тем не менее актуальность обсуждаемой темы в первую очередь связана с тем, что все больше пациентов и специалистов интересуются данной областью, а по имеющимся прогнозам, мировой рынок ТМТ к 2026 г. достигнет суммы 175,5 млрд долл. США с последующим ежегодным ростом в 19,2% [2, 3]. Данный тренд вряд ли обойдет и нашу страну – уже длительное время элементы данной системы присутствуют в жизни граждан в форме электронной записи к врачу, доступа к медицинской карте и т.д. За последние три года суммарный объем инвестиционных вложений в телемедицинские компании в России составил более 2 млрд рублей. По оценке экспертов, до 2025 г. этот показатель может вырасти до 96 млрд рублей [4].
Важным моментом является и большой интерес самих потребителей медицинских услуг к использованию ТМТ. Так, согласно опросу Всероссийского центра изучения общественного мнения, который был проведен в 2020 г., 62% россиян владеют информацией о «телемедицине», при этом получали медицинскую помощь с использованием телефона и интернета лишь 6% и 2% респондентов соответственно. Допускают возможность обращения в будущем за подобным форматом медицинской помощи 53% тех, кто уже слышал ранее о «телемедицине» [5].
В научной литературе использованию ТМТ в гепатологии уделено достаточно ограниченное внимание. Неясным остается большое количество вопросов относительно целесообразности «телемедицинского» ведения пациентов с хроническими заболеваниями печени, в том числе при сочетании различных патологий данного органа.
Цель исследования – изучение возможности внедрения ТМТ в процесс оказания специализированной медицинской помощи пациентам с хроническим гепатитом С (ХГС) и неалкогольной жировой болезнью печени (НАЖБП).
Материал и методы
В рамках оказания специализированной медицинской помощи с применением ТМТ под нашим наблюдением находились 30 пациентов с ХГС и НАЖБП (первая группа). Все пациенты имели 1В генотип вируса гепатита С. В качестве группы сравнения была выбрана когорта пациентов без применения ТМТ (вторая группа). Возможность применения ТМТ у пациентов с ХГС регламентируется клиническими рекомендациями по ведению данной категории больных, утвержденными в 2021 г. [6]. Подробная характеристика выборки представлена в табл. 1.
Режим проведения консультаций был следующий: в первой группе подразумевалось проведение четырех-пяти осмотров пациента в неделю с применением ТМТ, в отношении пациентов второй группы был применен режим с кратностью осмотра в формате две очные консультации в неделю.
Все пациенты прошли специфическую противовирусную терапию (ПВТ) с применением комбинации омбитасвира, паритапревира, дасабувира и ритонавира (Викейра Пак, Эббви Айрленд, Ирландия). Нами были изучены основные лабораторные показатели до начала терапии и через 12 недель (аланиновая и аспарагиновая трансаминазы (АСТ, АЛТ), щелочная фосфатаза (ЩФ), гамма-глутамилтранспептидаза (ГГТП), общий холестерин, тромбоциты, альбумин, глюкоза крови). Также оценивали достижение устойчивого вирусологического ответа (УВО) через 12 недель терапии. Кроме того, пациенты были протестированы на уровень удовлетворенности способом оказываемой медицинской помощи при помощи визуальной аналоговой шкалы (ВАШ), где 0 – неудовлетворенность способом оказываемой медицинской помощи, 10 – максимальная удовлетворенность оказываемой помощью. Для обработки данных использовали программный пакет Microsoft Excel (Microsoft, США).
Результаты
Результаты, полученные в ходе проведения исследования, представлены в табл. 2 и 3.
Наиболее часто пациенты имели отягощенный фон по сердечно-сосудистым заболеваниям (гипертоническая болезнь, наиболее часто – второй стадии). Во всех группах был достигнут 100% показатель достижения УВО на 12-й неделе, таким образом, между группами различий не выявлено – ТМТ не способствовали большей частоте достижения УВО. Что касается параметров безопасности, только у трех пациентов первой группы наблюдались легкие нежелательные явления в виде общей слабости. В данной ситуации были выявлены преимущества ТМТ, поскольку вполне вероятно, что в отношении классического варианта оказания медицинской помощи данные нежелательные явления не были зарегистрированы из-за особенностей кратности осмотра пациента в ходе получения ими ПВТ.
При анализе параметров лабораторных показателей была выявлена следующая картина. В группе с ТМТ уровень АЛТ снизился в среднем на 78%, АСТ – на 63%, ГГТП – на 68%, ЩФ – на 10%. Во второй группе без ТМТ уровень АЛТ снизился на 72%, АСТ – на 48%, ГГТП – на 5%, ЩФ – на 61%.
Что касается статистической значимости выявленных фактов, различий между группами выявлено не было. Таким образом, группы с ТМТ и без нее с точки зрения сравнения объективных показателей состояния пациентов, которые проходят ПВТ ввиду ХГС и имеют сопутствующее заболевание печени (НАЖБП), являются идентичными и полностью сопоставимыми.
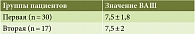
Дополнительно пациенты были опрошены с помощью ВАШ для определения удовлетворенности способом оказания медицинской помощи. В обеих группах среднее значение составляло 7,5 балла, что свидетельствует о высоком уровне удовлетворенности пациентов независимо от способа оказанной медицинской помощи (классический способ либо с применением ТМТ) (табл. 4).
Обсуждение
Использование ТМТ при оказании специализированной медицинской помощи пациентам с ХГС освещено в зарубежной научной литературе [7].
Одной из наиболее известных программ по оказанию медицинской помощи пациентам с ХГС с применением ТМТ является ECHO (Extension for Community Healthcare Outcomes), созданная в Центре медицинских наук Университета Нью-Мексико [8]. Целью данной программы является оказание медицинских услуг указанной категории пациентов, проживающих в сельской местности. В рамках проводимого в данном центре клинического исследования оказалось, что уровень достижения эрадикации вируса был одинаковым как для группы с ТМТ, так и для пациентов, получавших медицинскую помощь согласно стандартному протоколу (58,2 и 57,5%). Данный опыт был перенят множеством систем здравоохранения, и впоследствии стало понятно, что применение ТМТ способствует более раннему началу специфической терапии ХГС [9].
В одной из работ изучали возможность применения ТМТ при оказании медицинской помощи пациентам с ХГС и роль врачей первичного звена в данном процессе. Оказалось, что применение ТМТ связано с более быстрым началом лечения, при этом различий в достижении УВО между специалистами первичного звена с ТМТ и врачами-специалистами не было [10].
В другое исследование были включены 157 пациентов, разделенных на две группы, в ведении которых применялись ТМТ в контексте ПВТ и без ТМТ (n = 1130). Группы были сопоставимы по возрасту и полу. В ходе исследования оказалось, что степень достижения УВО между двумя группами статистически не различалась [11]. Схожие данные были получены и в другом исследовании: ТМТ не только улучшали доступность получения ПВТ, но и не оказывали негативного влияния на результат терапии [12]. Эти данные подтверждаются и другим исследованием, проведенным в когорте пациентов, находящихся в тюремном заключении: оказалось, что применение ТМТ способствует увеличению уровня тестирования, диагностики и лечения ХГС [13].
В научном обзоре возможности применения ТМТ у пациентов с хроническими заболеваниями печени также изучался вопрос возможности внедрения данных технологий в оказание медицинской помощи пациентам с ХГС. По результатам 11 исследований было отмечено, что использование ТМТ связано с высоким уровнем достижения УВО и улучшением доступа к медицинским услугам у пациентов с ХГС [14].
Исследования, посвященные определению роли применения ТМТ у пациентов с НАЖБП, немногочисленны [15, 16]. Тем не менее ряд исследователей полагают, что возможности их применения весьма обширны, причем именно в плане улучшения текущего процесса диагностических и лечебных мероприятий. Во многом это было заметно во время активной фазы пандемии новой коронавирусной инфекции, когда во многих областях по всему миру наблюдалась нехватка достаточной консультативной помощи подобной категории пациентов [17–19]. Это подтверждают данные крупного анализа динамики обращения в учреждения первого – второго уровней, когда только 44 из 31 934 (0,1%) пациентов с сахарным диабетом были направлены в гепатологическую клинику по поводу НАЖБП [20]. Это значительно меньше, чем ожидалось на основании распространенности НАЖБП среди пациентов с сахарным диабетом в США (59,6%) [21]. Кроме того, значительная часть таких обращений регистрировалась у тех пациентов, у которых индекс FIB-4 был ниже 1,3, что говорит о возможности исключения подобной категории больных на этапе первичного скрининга, в том числе с применением ТМТ [20, 22].
В одном из ранее проведенных исследований было показано, что интерактивная платформа по модификации стиля жизни у пациентов с НАЖБП в сравнении с обычной программой не уступала ей и была связана с аналогичными показателями потери массы тела и нормализации ферментов печени [15].
Ряд исследователей предлагают собственную модель внедрения ТМТ в рутинное ведение пациентов с НАЖБП. Так, предлагается создать первоначальный портал, который объединит специалистов первичного звена и врачей-гепатологов. Стратификацию риска у пациентов с НАЖБП предлагается проводить с помощью неинвазивных тестов (NASH score или FIB-4), после чего маршрутизировать пациентов на проведение инвазивных процедур (эластография печени) либо же оказывать им помощь в дистанционном формате (модификация образа жизни) [17].
В одном из недавних систематических обзоров изучали роль ТМТ в сравнении с обычной специализированной медицинской помощью у пациентов с ожирением и НАЖБП. В ходе изучения было включено четыре исследования и результаты 285 пациентов, 70% из них получали медицинскую помощь с применением ТМТ. Средний возраст пациентов в группах «телемедицины» и обычного лечения составил 51,78 ± 5,91 и 47,30 ± 8,14 года соответственно. Оказалось, что внедрение ТМТ было связано со значительным снижением уровня АЛТ и АСТ по сравнению с обычным лечением. Однако по остальным показателям подобного преимущества выявлено не было [23].
Сведения о применении ТМТ в отечественном здравоохранении, согласно данным релевантной научной литературы, ограничены. Так, отечественный автор анализировал вопрос экономической эффективности использования ТМТ и заключил, что нет доказательств снижения экономических затрат на оказание медицинской помощи населению в рамках использования «телемедицины». В случае частных медицинских организаций использование ТМТ не является экономически выгодным для бенефициаров и фактически служит элементом набора базы клиентов. Экономически оправданными с точки зрения частных клиник являются дистанционные технологии мониторинга, встраиваемые в программы ведения пациентов. Экономически целесообразным автору публикации представляется лишь применение ТМТ во всех ее вариантах в системе добровольного медицинского страхования [24].
Другая группа исследователей изучала возможности использования ТМТ в условиях сельского района с низкой плотностью населения (Шарагинский район Нижегородской области). В ходе проведенного исследования выявлено, что охват диспансеризацией населения отдаленных районов возрос более чем на 20%. Кроме того, возможность проведения и оперативной передачи результатов исследований позволила медицинскому персоналу фельдшерско-акушерского пункта поселения выявлять заболевания и при консультативной поддержке врачей центральной районной больницы организовать лечение пациентов без необходимости их повторного выезда в районный центр, а в отдельных случаях организовать лечение в режиме стационара на дому с использованием мобильного комплекса. В свою очередь, это позволило на 13,5% сократить число выездов скорой медицинской помощи в сельские населенные пункты. Авторы также отмечают, что применение ТМТ позволило избежать физического и психологического стресса, связанного с необходимостью поездки в медицинскую организацию, что особенно актуально ввиду сложности транспортного вопроса для жителей села [25].
Также следует говорить и об экономической выгоде применения ТМТ ввиду того, что снижаются издержки пациента на посещение медицинской организации. В целом следует отметить, что расходы на оказание медицинской помощи с применением ТМТ не отличаются от стандартной консультации, однако повышается уровень безопасности при оказании медицинской помощи, поскольку кратность осмотра пациентов увеличивается. Тем не менее, так как не созданы специализированные отраслевые стандарты и тарифы на оказание подобных медицинских услуг, истинная экономическая выгода остается предметом дискуссий.
По нашим собственным расчетам, врач без потери качества может проводить непрерывное наблюдение с применением ТМТ около 50 пациентов с ХГС, которые получают ПВТ. Это означает, что мы можем свидетельствовать о повышении показателя соотношения эффективности и затрат на оказание специализированной медицинской помощи.
Заключение
Наш личный опыт внедрения ТМТ в процесс оказания специализированной медицинской помощи пациентам с сочетанной патологией печени является положительным. Основное преимущество внедрения данных технологий – это возможность непрерывного мониторинга состояния пациента, когда расстояние является значимой преградой для визита пациента в медицинскую организацию. Ввиду того что качество оказания медицинской помощи при этом не снижается, а потенциальная безопасность увеличивается, мы считаем рациональным повсеместное внедрение данной практики для оказания специализированной медицинской помощи пациентам с ХГС и НАЖБП.
M.I. Gonik, P.O. Bogomolov, PhD, A.O. Bueverov, PhD, Prof., N.A. Shub, A.I. Sapanyuk, PhD, I.N. Ushkanenko, I.V. Maev, PhD, Prof., Academician of the RAS
United Medical Systems, Moscow
Moscow Regional Research Clinical Institute named after M.F. Vladimirsky
Ministry of Health of the Moscow Region, Krasnogorsk
Russian University of Medicine, Moscow
Contact person: Maxim I. Gonik, maxim.gonik@yandex.ru
The article considers the possibility of using telemedicine technologies in providing specialized medical care to patients with chronic hepatitis C and nonalcoholic fatty liver disease. Foreign experience of implementation of this direction of work and our own results are presented.
