Бактериальный (септический) артрит*
- Аннотация
- Статья
- Ссылки
- English


Бактериальный артрит – быстро прогрессирующее, нередко деструктивное поражение суставов, обусловленное инвазией синовиальной оболочки гноеродными микроорганизмами.
Эпидемиология
Частота бактериального артрита составляет 4–10 случаев на 100 тыс. населения в год.
Бактериальный артрит диагностируют у 8–27% больных, обратившихся с жалобой на острую боль в суставе [1–3]. Чаще им страдают дети и лица старших возрастных групп. Половой диморфизм четко не прослеживается.
Этиология
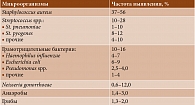
Бактериальный артрит может быть вызван любой известной бактерией. Возбудители бактериального артрита представлены в табл. 1. Необходимо отметить, что нередко (3% случаев) обнаруживают два патогена и более. У 10–20% больных возбудителя выделить не удается.
Ведущим этиологическим агентом бактериального артрита признан Staphylococcus aureus – выделяют в 80% случаев инфекции суставов у больных ревматоидным артритом и сахарным диабетом. Данный возбудитель также является причиной инфекционного коксита и полиартикулярных вариантов бактериального артрита в 70–80% случаев. Необходимо отметить, что последние годы наблюдается увеличение штаммов S. aureus, устойчивых к метициллину (Methicillin-Resistant Staphylococcus aureus – MRSA). MRSA как этиологический агент бактериального артрита чаще встречается у лиц, выписавшихся из стационара, живущих в домах престарелых, у лиц, употребляющих внутривенные наркотики, у пациентов с кожными язвами и длительно стоящими катетерами центральных вен и т.д. Установлено, что у S. aureus есть специфические поверхностные белки (адгезин, фибронектин-связывающий протеин), которые рассматриваются в качестве факторов вирулентности, а также адгезии возбудителя к костной и хрящевой тканям [4].
На втором месте по частоте обнаружения находятся Streptococcus spp. Данные микроорганизмы чаще ассоциируются с фоновыми аутоиммунными заболеваниями, хронической инфекцией кожи и предшествующей травмой. Пневмококк в качестве возбудителя бактериального артрита фигурирует преимущественно у больных хроническим алкоголизмом и/или циррозом печени. Последние годы его встречаемость существенно снизилась. Стрептококки групп B, G, C и F выделяют у больных с иммунной недостаточностью, злокачественными новообразованиями, а также инфекционной патологией пищеварительного и урогенитального тракта (перечислены в порядке убывания).
Грамотрицательные бактерии выявляют у пациентов с иммунодефицитом, лиц, вводящих наркотики внутривенно, а также у пожилых.
Бактериальный артрит, вызванный Neisseria gonorrhoeae, встречается, как правило, в рамках диссеминированной гонококковой инфекции.
Анаэробы в качестве возбудителей бактериального артрита чаще фигурируют у больных сахарным диабетом и глубокими инфекциями мягких тканей.
Патогенез
В качестве наиболее значимых факторов риска развития бактериального артрита рассматривают ослабление противоинфекционного иммунитета макроорганизма и первичные очаги инфекции. Первый фактор ассоциируется с пожилым возрастом, наличием тяжелых сопутствующих заболеваний, таких как сахарный диабет, цирроз печени, хроническая почечная недостаточность, онкологические заболевания. Второй – с пневмонией, пиелонефритом, пиодермией и др. Существенную роль также играют имеющиеся заболевания суставов (ревматоидный артрит, подагрический артрит, гемартроз, остеоартрит), проводимая по этому поводу терапия, а также осложнения последней [5–7]. В частности, применение глюкокортикостероидов (в том числе внутрисуставно), цитотоксических иммунодепрессантов, а также ингибиторов фактора некроза опухоли альфа значимо повышает вероятность развития бактериального артрита у больных ревматоидным артритом. Установлено, что у пациентов с ревматоидным артритом использование ингибиторов фактора некроза опухоли альфа повышало риск развития бактериального артрита в 2,3 раза [8].
Риск инфицирования макроорганизма возрастает при выполнении различных манипуляций. Речь, в частности, идет о внутривенном введении препаратов (в том числе наркотиков), установке на длительный срок катетеров центральных вен, инвазивных медицинских вмешательствах. Он также увеличивается при проникающих колотых и укушенных ранах.
Определенное значение в развитии бактериального артрита могут иметь врожденные расстройства фагоцитоза, выражающиеся в недостаточности комплемента и нарушении хемотаксиса.
Основными факторами риска диссеминированной гонококковой инфекции у женщин признаны менструация, беременность, послеродовой период, хроническая бессимптомная эндоцервикальная инфекция, у мужчин – гомосексуализм, у лиц обоего пола – экстрагенитальная гонококковая инфекция, беспорядочные половые связи, низкий социально-экономический статус и уровень образования, системная красная волчанка, внутривенное введение наркотиков, ВИЧ-инфекция, врожденный дефицит компонентов С3 и С4 комплемента [9, 10].
При наличии нескольких факторов риск инфекционного поражения сустава увеличивается.
Инфицирование сустава является следствием гематогенной диссеминации при транзиторной или стойкой бактериемии, лимфогенного распространения из ближайших к суставу очагов инфекции, а также прямого попадания возбудителей при медицинских манипуляциях (артроцентез, артроскопия) и проникающих травмах, вызванных контаминированными предметами.
Инвазия бактерий в синовиальную оболочку приводит к формированию активного воспалительного клеточного ответа и выходу клеток, участвующих в процессе воспаления, в полость сустава. Под влиянием продуктов жизнедеятельности бактерий происходит стимуляция иммунного ответа и высвобождение медиаторов воспаления. Накопление провоспалительных цитокинов и продуктов аутолиза фагоцитов – протеаз приводит к замедлению синтеза и деградации хряща с последующей деструкцией хрящевой и костной ткани и формированием костного анкилоза.
Назначение ранней адекватной антибактериальной терапии, как правило, приводит к полному выздоровлению. Однако возможно развитие хронического персистирующего стерильного синовита как иммуновоспалительной реакции на антигены фрагментов бактерий или пораженного хряща.
Клиническая картина
Бактериальный артрит начинается остро с выраженной боли, припухлости, гиперемии кожи и гипертермии пораженного сустава нередко в сочетании с лихорадочным синдромом (60–80% случаев) и потрясающим ознобом (25% случаев). Однако температура тела может быть субфебрильной и даже нормальной у больных пожилого возраста, на фоне активной противовоспалительной терапии по поводу основного заболевания, при поражении тазобедренных и крестцово-подвздошных суставов. При этом нарастающая интенсивная артралгия может быть единственным симптомом заболевания. В 80–90% случаев поражается один сустав (чаще коленный или тазобедренный). У 10–15% больных может иметь место олиго- или полиартикулярный тип поражения, особенно при развитии бактериального артрита на фоне ревматоидного артрита, системных болезней соединительной ткани и внутривенного введения наркотических средств наркоманами.
Для бактериального артрита у «внутривенных» наркоманов характерно более медленное начало, длительное течение и частые поражения синдесмозов туловища (крестцово-подвздошные и грудино-ключичные сочленения, лонное сращение).
Поражение тазобедренных или крестцово-подвздошных суставов инфекционным процессом нередко сопровождается болями в нижней части спины, ягодицах и по передней поверхности бедра. В этих случаях рекомендуется проведение специальных проб. В частности, проба Патрика, или симптом FABERE, позволяет выявить патологию тазобедренного сустава. При выполнении этой пробы лежащий на спине больной сгибает одну ногу в тазобедренном и коленном суставах и прикасается латеральной лодыжкой к надколеннику вытянутой ноги. В случае поражения давление на колено согнутой ноги вызывает боль. Положительный симптом Генслена (боль в области крестцово-подвздошного сочленения при максимальном сгибании суставов ноги на той же стороне и максимальное их разгибание на другой стороне) свидетельствует о наличии сакроилеита.
При развитии бактериального артрита в рамках диссеминированной гонококковой инфекции наряду с общим недомоганием и лихорадкой отмечаются кожные высыпания и теносиновит. У 66–75% пациентов с диссеминированной гонококковой инфекцией развивается гонорейный дерматит. Для данной патологии характерны немногочисленные геморрагические папулезные или пустулезные высыпания, большей частью безболезненные, диаметром от 1 до 3 мм, с локализацией на дистальных участках конечностей. Возможно формирование пузырей с геморрагическим содержимым. Типичным считается образование папулопустулы с геморрагическим или некротическим центром и фиолетовым ореолом. Как правило, сыпь нивелируется в течение четырех-пяти дней, оставляя нестойкую пигментацию. В двух третьих случаев при диссеминированной гонококковой инфекции развивается асимметричный теносиновит с преимущественным поражением сухожильных влагалищ кистей и стоп, который протекает параллельно с кожными изменениями. В рамках диссеминированной гонококковой инфекции также наблюдаются гепатит, мио-перикардит, крайне редко – эндокардит, менингит, перигепатит (синдром Фитц-Хью – Куртиса), респираторный дистресс-синдром у взрослых и остеомиелит.
Единственным проявлением бактериального коксита у маленьких детей может быть резкая боль при движении с фиксацией тазобедренного сустава в положении сгибания и наружной ротации.
Диагностика
При анализе периферической крови у больных бактериальным артритом в большинстве случаев выявляют лейкоцитоз со сдвигом лейкоцитарной формулы влево и значительное повышение скорости оседания эритроцитов. Примечательно, что при развитии бактериального артрита у пациентов с ревматоидным артритом, получающих системную терапию глюкокортикостероидами, у половины из них число лейкоцитов может быть нормальным. В отсутствие фоновых воспалительных заболеваний большое значение придается повышенному уровню С-реактивного белка.
Основу диагностики бактериального артрита составляет развернутый анализ синовиальной жидкости (включая микробиологическое исследование), полученной с помощью пункционной аспирации из пораженного сустава. Посев синовиальной жидкости выполняют на среды для аэробных и анаэробных возбудителей. Для получения предварительных данных о возбудителе и решения вопроса о назначении эмпирической антибактериальной терапии целесообразно окрашивание мазков по Граму, желательно с предварительным центрифугированием синовиальной жидкости. Это позволяет повысить диагностическую ценность метода.
При бактериальном артрите синовиальная жидкость визуально имеет гнойный характер. По цвету серовато-желтая или кровянистая, интенсивно мутная, густая, с большим аморфным осадком. При подсчете лейкоцитов уровень цитоза (с преобладанием нейтрофилов > 85%) часто превышает таковой при других воспалительных заболеваниях (ревматоидном, подагрическом и реактивном артритах). Установлено, что если число лейкоцитов в синовиальной жидкости более 25 000, 50 000 и 100 000/мм3, то вероятность бактериального артрита возрастает в 2,9, 7,7 и 28,0 раза соответственно [11]. В синовиальной жидкости также отмечается низкое содержание глюкозы – менее половины от ее сывороточной концентрации – и высокий уровень молочной кислоты.
Посевы крови на гемокультуру дают положительные результаты в 50% случаев. Дифференциально-диагностическая значимость прокальцитонинового теста при септических и асептических артритах окончательно не определена.
При предположении гонококковой этиологии артрита показано культуральное исследование отделяемого из уретры (у мужчин) или шейки матки (у женщин). Посевы следует выполнить на селективные среды с добавлением антибиотиков (среда Тайера – Мартина) для подавления сапрофитной флоры. При гонококковой инфекции однократный посев дает положительный результат в 80–90% случаев. Всех пациентов с гонококковой инфекцией целесо-образно обследовать на наличие заболеваний, передаваемых половым путем (хламидиоз, сифилис, ВИЧ-инфекция и др.). Это позволит исключить ассоциированную инфекцию.
Одним из первоочередных диа-гностических мероприятий является рентгенография сустава. Она проводится для исключения сопутствующего остеомиелита и планирования тактики курации больного. Однако отчетливые изменения на рентгенограммах (остеопороз, сужение суставной щели, краевые эрозии) обнаруживаются примерно на второй неделе от начала бактериального артрита.
Методы радиоизотопного сканирования с технецием, галлием или индием позволяют выявить изменения, характерные для бактериального артрита, на ранних стадиях (в первые два дня). Эти методы особенно важны, когда исследуемый сустав располагается глубоко в тканях или труднодоступен для пальпации (тазобедренные, крестцово-подвздошные суставы).
Компьютерная томография позволяет выявить деструктивные изменения костной ткани значительно раньше, чем рентгенография. Данный метод наиболее информативен при поражении крестцово-подвздошных и грудино-ключичных сочленений.
Магнитно-резонансное исследование позволяет выявить на ранних стадиях заболевания отек мягких тканей и выпот в полость сустава, а также остео-миелит.
Полимеразная цепная реакция для идентификации возбудителей бактериального артрита и инфекций протезированного сустава возможна, но не имеет явных преимуществ перед культуральными методами.
В настоящее время единых общепринятых диагностических критериев для бактериального артрита не существует.
Дифференциальная диагностика
Дифференциальную диагностику бактериального артрита надо проводить с заболеваниями, проявляющимися острым моноартритом, такими как:
- подагрический артрит;
- пирофосфатная артропатия (псевдоподагра);
- ревматоидный артрит (моноартикулярный дебют);
- вирусные инфекции (краснуха, гепатит В, парвовирус В19);
- болезнь Лайма;
- реактивные артриты.
Классический подагрический артрит характеризуется острым поражением плюснефалангового сустава большого пальца стопы. Как правило, он провоцируется приемом алкоголя, обильным употреблением мяса и жирной пищи, микротравмами, связанными с длительными нагрузками на стопу. Для него характерно наличие гиперурикемии и тофусов. Патология быстро купируется при приеме нестероидных противовоспалительных препаратов. Диагноз верифицируют при визуализации кристаллов уратов, имеющих характерную игольчатую форму и обладающих отрицательным двойным лучепреломлением при поляризационной микроскопии. Необходимо упомянуть о возможности сочетания бактериального артрита с острым подагрическим артритом – встречается в 1,5% случаев [12].
Пирофосфатная артропатия (псевдоподагра) чаще встречается у лиц пожилого возраста. Диагностика базируется на обнаружении кристаллов пирофосфата кальция дигидрата в синовиальной жидкости при поляризационной микроскопии с использованием компенсатора в сочетании с хондрокальцинозом на рентгенограммах.
В разграничении бактериального артрита и моноартикулярного начала ревматоидного артрита большое значение отводится выявлению ревматоидного фактора и антител к циклическому цитруллинированному пептиду. При ревматоидном артрите количество лейкоцитов в синовиальной жидкости, как правило, не превышает 25 000/мм3.
В качестве причины острого моноартрита могут фигурировать вирусные инфекции – краснуха, гепатит В, парвовирус В19. При краснухе после инкубационного периода (14–18 дней) появляются продромальные симптомы, затем обильная розеолезная или мелкопятнистая сыпь бледно-розового цвета, не склонная к слиянию, быстро распространяющаяся на туловище и конечности. Продолжительность сыпи – два-три дня. Одновременно отмечается лимфаденопатия, лихорадка, боль в горле. Артрит развивается на второй-третий день от начала заболевания на фоне стихания сыпи. В анализе крови – лейкопения, лимфоцитоз, плазмоцитоз. Диагноз верифицируется при однократном обнаружении сывороточных антител к вирусу краснухи.
При вирусном гепатите В артрит развивается в преджелтушной стадии, длится до четырех недель, проходит с развитием желтухи. Типично сочетание артрита с лихорадкой, эритематозными высыпаниями, сопровождающимися зудом, крапивницей. Основанием для установления диагноза служит выявление HbSAg.
Инфекция парвовирусом В19 встречается преимущественно у женщин.
Во время неспецифической гриппоподобной продромы развивается крапивница (около одной недели), анемия и ретикулоцитоз. Сыпь появляется сначала на лице в виде ярких сливающихся пятен, быстро распространяется на туловище и конечности и длится до трех недель. Артрит развивается на фоне сыпи через 10–11 дней от начала болезни. Диагноз подтверждается при выявлении повышенного уровня антител иммуноглобулина M к парвовирусу B19.
Болезнь Лайма (клещевой боррелиоз, вызываемый Borrelia burgdorferi) отличается эпидемиологическим анамнезом (посещение зон обитания иксодовых клещей в теплое время года, присасывание клеща). В месте укуса появляется кольцевидная или гомогенная зона гиперемии (первичная мигрирующая эритема). Кроме того, отмечается гриппоподобный синдром, лихорадка, локальная лимфаденопатия. Через три-четыре месяца после заражения развивается артрит. Последний часто сопровождается изменениями в периартикулярных мягких тканях (тендиниты, теносиновиты), поражением нервной системы (периферические нейропатии, энцефалопатия), сердца (нарушение ритма, проводимости и др.). Для постановки диагноза в сыворотке крови необходимо обнаружение антител иммуноглобулина M к B. burgdorferi и/или спектра характерных белков боррелии с помощью иммуноблотинга.
К реактивным артритам относят воспалительные негнойные заболевания суставов, развивающиеся не позднее чем через месяц после острой кишечной (Enterobacteriaceae spp.) или урогенитальной (Chlamydia trachomatis) инфекции. К моменту развития артрита признаки триггерной инфекции в большинстве случаев разрешаются. Наряду с артритом периферических суставов характерны клинические и рентгенологические признаки сакроилеита, поражение слизистых оболочек (конъюнктивит, уретрит, кольцевидный баланит, цервицит, безболезненные эрозии в полости рта), кератодермия (безболезненный очаговый или сливающийся гиперкератоз с преимущественной локализацией на ладонях и подошвах), носительство антигена HLA-B27.
Необходимо отметить, что инфекция сустава является одной из немногих неотложных ситуаций в ревматологии, требующих быстрой диагностики и интенсивного лечения. Это позволяет избежать необратимых структурных изменений. Поэтому абсолютное большинство экспертов полагают, что золотой стандарт в ранней диагностике бактериального артрита – это высокая настороженность врача, который должен расценивать каждый острый моноартрит как инфекционный, пока не доказано обратное.
Лечение
Лечение бактериального артрита должно быть комплексным. Оно должно включать антимикробную и симптоматическую терапию, дренаж инфицированной синовиальной жидкости и лечебную физкультуру.
Антимикробную терапию проводят в течение первых двух дней эмпирически с учетом возраста больного, клинической картины заболевания и результатов исследования мазков синовиальной жидкости по методу Грама, в дальнейшем – с учетом выделенного возбудителя и его чувствительности к антибиотикам (табл. 2 и 3). Антибиотики следует вводить преимущественно парентерально. Внутрисуставное их применение нецелесообразно.
Отсутствие положительной динамики через двое суток обусловливает необходимость смены антибиотика. Сохраняющаяся высокая скорость оседания эритроцитов служит основанием продолжить лечение, длительность которого в среднем составляет три-четыре недели, но не менее двух недель после купирования всех признаков заболевания. Из-за высокой вероятности развития остеомиелита при поражении грудино-реберных и крестцово-подвздошных сочленений длительность антибактериальной терапии увеличивают до шести недель [13].
Одним из диагностических признаков диссеминированной гонококковой инфекции ранее считалось значительное улучшение самочувствия больного после назначения пенициллинов. Однако эти средства для лечения гонококковых инфекций в настоящее время не применяются в связи с нарастающим количеством пенициллинрезистентных штаммов N. gonorrhoeae.
Препаратами выбора для лечения гонококкового артрита являются цефалоспорины треть-его поколения – цефтриаксон (1–2 г/сут внутривенно) или цефотаксим (3 г/сут в три введения внутривенно). Препараты данной группы назначаются на семь – десять дней. В дальнейшем проводится пероральная терапия ципрофлоксацином (1000 мг/сут в два приема) или офлоксацином (800 мг/сут в два приема). У лиц моложе 18 лет и у больных с непереносимостью фторхинолонов используют цефиксим (800 мг/сут внутрь в два приема). Длительность антибактериальной терапии гонококкового артрита – не менее двух недель после устранения признаков заболевания. Учитывая большую вероятность сопутствующей хламидийной инфекции, вышеуказанные схемы лечения следует дополнить азитромицином (1 г внутрь однократно) или доксициклином (200 мг/сут внутрь в два приема в течение семи дней).
Наряду с антимикробной терапией назначают анальгетики и нестероидные противовоспалительные препараты (диклофенак, кетопрофен, нимесулид, мелоксикам и др.).
Дренаж инфицированного сустава проводят методом закрытой аспирации через иглу, иногда по несколько раз в день. Для оценки эффективности лечения каждый раз выполняют подсчет лейкоцитов, окрашивание по Граму и посевы синовиальной жидкости. Открытое хирургическое дренирование инфицированного сустава осуществляют при наличии следующих показаний:
- инфицирование тазобедренного и, возможно, плечевого суставов;
- остеомиелит позвонков, сопровождающийся сдавлением спинного мозга;
- анатомические особенности, затрудняющие дренирование сустава (например, грудино-ключичное сочленение);
- невозможность удаления гноя при закрытом дренировании через иглу из-за повышенной вязкости содержимого или спаечного процесса в полости сустава;
- неэффективность закрытой аспирации (персистенция возбудителя или отсутствие снижения лейкоцитоза в синовиальной жидкости);
- сопутствующий остеомиелит, требующий проведения хирургического дренирования;
- артрит, развившийся вследствие попадания инородного тела в полость сустава;
- позднее начало терапии (более чем через семь дней).
В течение первых двух суток сустав иммобилизируют. С третьего дня болезни осуществляют пассивные движения в суставе. К нагрузкам и/или активным движениям в суставе переходят после исчезновения артралгии.
Прогноз
Прогноз благоприятный в отсутствие серьезных фоновых заболеваний и при своевременной адекватной антибиотикотерапии. В противном случае возникает необратимая утрата функции сустава – наблюдается у 25–50% больных. По данным логистического регрессионного анализа, выполненного испанскими исследователями, факторами риска неудач в лечении бактериального артрита являются S. aureus-инфекция (относительный риск (ОР) 2,39, р = 0,013), развитие эндокардита как осложнения (ОР 4,74, p = 0,029), поражение суставов, проблемных для дренирования путем игольной аспирации (ОР 2,33, р = 0,034). Летальность при бактериальном артрите повышена у лиц старших возрастных групп (ОР 1,27, р = 0,005), при наличии бактериемии (ОР 27,66, р = 0,03), сахарного диабета (ОР 15,33, р = 0,027) и хронической почечной недостаточности (ОР 81,27, р = 0,007) [14]. Частота летальных исходов у пациентов с бактериальным артритом существенно не изменилась за последние 25 лет и составляет 5–15%.
* В данной статье не рассматривается проблема, связанная с инфекцией протезированного сустава.
B.S. Belov, MD, PhD
V.A. Nasonova Research Institute of Rheumatology
Contact person: Boris S. Belov, belovbor@yandex.ru
Provided modern data on the etiology, pathogenesis, clinical picture and diagnosis of bacterial arthritis. Analyzed the basic schemes of empirical and etiotropic antibacterial therapy. Considered indications for open surgical drainage of an infected joint are considered.
