Зуд и боль при доброкачественных новообразованиях кожи: особенности коморбидных соотношений
- Аннотация
- Статья
- Ссылки
- English
Цель – оценить коморбидные соотношения при субъективных ощущениях (зуда, боли, покалывания или других) среди пациентов с различными доброкачественными новообразованиями кожи.
Материал и методы. В исследование включены 76 пациентов с доброкачественными новообразованиями кожи (23 мужчины и 53 женщины, средний возраст – 45,4 ± 15,3 года). Для оценки субъективных ощущений применяли специально составленный опросник и визуальную аналоговую шкалу оценки зуда. При подозрении на наличие сопутствующих психосоматических расстройств проводили клиническое психопатологическое исследование.
Результаты. Из 76 пациентов на момент осмотра субъективные ощущения отмечали 13 (17,1%). Среди них на зуд жаловались 9 (11,8%) пациентов, в том числе с себорейными кератомами (n = 4, 5,3%), простыми меланоцитарными невусами (n = 2, 2,6%), рецидивными меланоцитарными невусами (n = 1, 1,3%), диспластическим невусом (n = 1, 1,3%). Один пациент с невусом Мейерсона отмечал зуд, боль и жжение (n = 1, 1,3%). Только боль отмечали по одному пациенту с простыми меланоцитарными невусами (1,3%) и с невусом Дюперра (1,3%). Еще два пациента (2,6%) с простыми приобретенными меланоцитарными невусами сообщали о покалывании в области новообразований. Зуд был ассоциирован с ростом новообразования (n = 6), соматоформным расстройством (n = 2, 2,6%), сопутствующими обострениями крапивницы, воспалением фолликула в области невуса, ксерозом кожи, феноменом Мейерсона, травмой новообразования (по одному случаю, 1,3%). Психосоматические расстройства были представлены расстройствами невротического уровня (тревожно-нозогенной реакцией с соматизированным расстройством по типу соматоформного зуда и ипохондрической тревогой с соматоформной болью).
Заключение. В случае развития зуда и боли в новообразованиях, обычно протекающих без субъективных ощущений, в отсутствие объективных причин для зуда (коморбидные зудящие дерматозы, феномен Мейерсона, воспаление подлежащих структур фолликула, травма) частота психосоматических расстройств как возможной причины формирования телесных сенсаций существенна; следует исключать тревожные и соматоформные расстройства.
Цель – оценить коморбидные соотношения при субъективных ощущениях (зуда, боли, покалывания или других) среди пациентов с различными доброкачественными новообразованиями кожи.
Материал и методы. В исследование включены 76 пациентов с доброкачественными новообразованиями кожи (23 мужчины и 53 женщины, средний возраст – 45,4 ± 15,3 года). Для оценки субъективных ощущений применяли специально составленный опросник и визуальную аналоговую шкалу оценки зуда. При подозрении на наличие сопутствующих психосоматических расстройств проводили клиническое психопатологическое исследование.
Результаты. Из 76 пациентов на момент осмотра субъективные ощущения отмечали 13 (17,1%). Среди них на зуд жаловались 9 (11,8%) пациентов, в том числе с себорейными кератомами (n = 4, 5,3%), простыми меланоцитарными невусами (n = 2, 2,6%), рецидивными меланоцитарными невусами (n = 1, 1,3%), диспластическим невусом (n = 1, 1,3%). Один пациент с невусом Мейерсона отмечал зуд, боль и жжение (n = 1, 1,3%). Только боль отмечали по одному пациенту с простыми меланоцитарными невусами (1,3%) и с невусом Дюперра (1,3%). Еще два пациента (2,6%) с простыми приобретенными меланоцитарными невусами сообщали о покалывании в области новообразований. Зуд был ассоциирован с ростом новообразования (n = 6), соматоформным расстройством (n = 2, 2,6%), сопутствующими обострениями крапивницы, воспалением фолликула в области невуса, ксерозом кожи, феноменом Мейерсона, травмой новообразования (по одному случаю, 1,3%). Психосоматические расстройства были представлены расстройствами невротического уровня (тревожно-нозогенной реакцией с соматизированным расстройством по типу соматоформного зуда и ипохондрической тревогой с соматоформной болью).
Заключение. В случае развития зуда и боли в новообразованиях, обычно протекающих без субъективных ощущений, в отсутствие объективных причин для зуда (коморбидные зудящие дерматозы, феномен Мейерсона, воспаление подлежащих структур фолликула, травма) частота психосоматических расстройств как возможной причины формирования телесных сенсаций существенна; следует исключать тревожные и соматоформные расстройства.
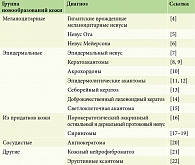
![Таблица 2. Частота развития зуда при злокачественных и доброкачественных эпителиальных новообразованиях кожи лица, согласно данным исследования H.J. Lee [3]](/upload/resize_cache/iblock/d81/195_350_1/Michenko2.jpg)

Большинство новообразований кожи не сопровождаются какими-либо субъективными ощущениями, и появление зуда либо болезненности в области ранее бессимптомного новообразования часто и у пациентов, и у врачей вызывает подозрение на развитие злокачественной опухоли кожи [1]. Действительно, в части случаев при росте злокачественной опухоли кожи возможно раннее появление симптома зуда [2].
Однако симптом зуда может присутствовать также и у пациентов с доброкачественными новообразованиями кожи, такими как актинический кератоз, себорейный кератоз и др. Так, имеется ряд описаний случаев, в которых сообщается о зуде при доброкачественных новообразованиях кожи (табл. 1), традиционно не относимых к зудящим.
Интересно, что частота зуда при доброкачественных образованиях кожи, согласно некоторым исследованиям, может превышать таковую при злокачественных опухолях. Так, в работе H.J. Lee [3] оценивали частоту и особенности зуда в области эпителиальных доброкачественных и злокачественных новообразований, расположенных на коже лица. В это исследование были включены 327 пациентов с 327 новообразованиями, расположенными на коже лица, которые были верифицированы гистологически и включали 92 актинических кератоза, 71 себорейную кератому, 124 базальноклеточных рака и 40 плоскоклеточных раков. Из 327 пациентов 80 (24,5%) сообщали о зуде в области новообразования, и при доброкачественных образованиях, в особенности протекающих с явлениями воспаления, зуд встречался не реже и даже чаще, чем при злокачественных новообразованиях кожи (табл. 2). Также прослеживалась взаимосвязь между частотой развития зуда и локализацией новообразования на лице. Было показано, что зуд встречался чаще всего в очагах, расположенных на щеке (42,5%), несколько реже в области носа (15%), виска (13,8%) и реже всего на коже лба (10%) и в периоральной области (10%). Стоит отметить, что в этом исследовании при злокачественных новообразованиях кожи степень инвазии опухоли не влияла на выраженность зуда [3].
Есть несколько объективных причин возникновения зуда в доброкачественных новообразованиях кожи. Часто зуд может быть обусловлен воспалительным процессом в окружающих опухоль тканях и секрецией пруритогенных цитокинов и нейромедиаторов, что характерно для меланоцитарных новообразований [23]. С одной стороны, меланоцитарные невусы при гистологическом исследовании нередко окружены воспалительным инфильтратом из различных клеток, чаще всего лимфоцитов (в основном CD4+ Т-клетки) и гистиоцитов, которые в разном количестве распределяются различным образом в прилежащих тканях. Природа такого инфильтрата не ясна, при выявлении обильного инфильтрата не исключается экзогенное раздражение или травма. Отдельно следует подчеркнуть, что в воспаленном невусе допустимо наличие атипичных клеток.
С другой стороны, выделяют несколько самостоятельных типов меланоцитарных невусов, сопровождающихся воспалительными изменениями различного характера, определяемыми клинически либо при гистологическом исследовании, – прежде всего невусы Дюперра, Мейерсона, Сэттона, Визнера [23].
Так, невус Дюперра характеризуется развитием воспаления в структурах придатков кожи, расположенных под невусом, возможно, вследствие разрыва сальножелезистой кисты. Воспалительный инфильтрат при этом имеет гранулематозный характер. Определяется смешанная воспалительная реакция, включающая гистиоциты, многоядерные гигантские клетки инородных тел, полиморфноядерные клетки, лимфоциты (преимущественно CD4+) и плазматические клетки (обычно в большом количестве).
Невус Мейерсона клинически отличается присоединением к простому меланоцитарному невусу экзематозного воспаления в виде эритематозного пятна со слабым шелушением и микровезикулами на поверхности. Развитие аналогичной воспалительной реакции вокруг других новообразований, кроме меланоцитарных невусов (себорейных кератом, дерматофибром, меланом, келоидных рубцов), называют феноменом Мейерсона. Гистологически при невусе Мейерсона определяются спонгиоз, везикулы и паракератоз, сопровождающиеся интерстициальным воспалительным инфильтратом в верхних отделах дермы, состоящим в основном из CD4+ Т-клеток. Механизм развития такого воспаления не ясен, возможно, оно является результатом аллергического контактного дерматита, развития реакции гиперчувствительности или реакцией на инсоляцию.
Невус Сэттона также характеризуется плотным воспалительным инфильтратом с лимфоцитами в соотношении CD4:CD8 от 1:1 до 1:3. Большинство этих CD8+ Т-клеток не экспрессируют цитотоксические маркеры.
Невус Визнера является дерматологическим симптомом синдрома, проявляющегося развитием меланомы кожи или увеальной меланомы, рака почки, мезотелиомы и других новообразований [24, 25]. Синдром вызван двуаллельной потерей или инактивацией BAP1 в хромосоме 3p21,38, которая связывается с BRCA1 и функционально участвует в развитии ответа на повреждение ДНК. Невус Визнера при гистологическом исследовании состоит из различных популяций атипичных меланоцитов, сгруппированных пластообразно или в виде атипичных гнезд, преобладают крупные эпителиоидные меланоциты. При иммуногистохимическом исследовании в невусе Визнера определяется отсутствие экспрессии BAP1, что позволяет отличить его от невуса Шпиц, в котором экспрессия белка сохранна. Также большинство невусов Визнера (до 88% случаев) имеют мутации в гене BRAF, что не характерно для невусов Шпиц. В большинстве случаев имеется умеренный лимфоцитарный инфильтрат.
Также значительное количество инфильтрирующих опухоль лимфоцитов характерно для BAP1-негативного атипичного невуса Шпиц и меланоцитарных невусов с признаками регресса.
Стоит подчеркнуть, что доказана прямая пропорциональная связь между увеличением выраженности воспаления и тяжестью зуда.
Другой причиной зуда новообразований может являться активный рост опухоли, сопровождающийся раздражением расположенных в коже полимодальных С-волокон, отличающихся нечувствительностью к гистамину, но восприимчивых к механическим раздражителям [3]. С-волокна передают сигнал в задние рога спинного мозга и далее по спиноталамическому тракту в кору головного мозга, где формируется ощущение зуда [26, 27].
Вторым важным субъективным ощущением, развивающимся в области новообразований кожи, является боль. Боль может сопровождать рост злокачественных новообразований кожи [28]. При наиболее распространенных злокачественных опухолях кожи, к которым относятся базальноклеточный рак, плоскоклеточный рак и меланома, частота встречаемости боли составила 42,5, 19,9 и 3,7% соответственно [29]. Тем не менее для ранних этапов развития злокачественных опухолей кожи боль не характерна. А для некоторых доброкачественных новообразований боль является даже патогномоничным симптомом, например для лейомиомы. Количество новообразований, при которых описаны болезненные ощущения, постепенно увеличивается. В 2019 г. для запоминания 25 болезненных новообразований кожи был предложен акроним CALM HOG FLED PEN AND GETS BACK [30], что дословно переводится с английского языка как «спокойный кабан убежал в загон и возвращается обратно» и объединяет следующие нозологии: кальциноз кожи, ангиоэндотелиома, лейомиома, метастазы, гидраденома, остеома кожи, гломусная опухоль, фибромиксома, лейомиосаркома, эккринная ангиоматозная гамартома, болезнь Деркума (нейролипоматоз), пьезогенные папулы стоп, эккринная спираденома, неврилеммома, ангиолипома, неврома, дерматофиброма, зернисто-клеточная опухоль, эндометриома, тромб, рубец, голубой пузырчатый невус, ангиома, хондродерматит узловатый завитковый, келоид.
В то же время большое количество работ посвящено изучению психосоматических аспектов зуда и боли у пациентов различного профиля. Показано, что хронический зуд часто ассоциирован с сопутствующими тревогой и депрессией. При этом отмечается двусторонняя связь между зудом и психическим расстройством: например, не только зуд способствует развитию тревоги, но и сама тревога также потенцирует зуд, создавая замкнутый патологический цикл «зуд – тревога». Также немаловажную роль в восприятии зуда играют индивидуальные характеристики пациента, включая особенности личности, менталитет, степень внушаемости [31]. Было показано, что пациенты с хроническим зудом подвержены более высокому риску развития суицидальных мыслей [32].
Тем не менее соотношения субъективных ощущений при доброкачественных новообразованиях кожи с коморбидными расстройствами, в том числе психосоматического спектра, остаются недостаточно изученными.
Цель исследования – оценить этиологическую структуру и коморбидные соотношения субъективных ощущений (зуда, боли, покалывания или других) среди пациентов с доброкачественными новообразованиями кожи.
Материал и методы
Проведено обсервационное многоцентровое одномоментное сплошное неконтролируемое исследование. Критериями включения служили возраст старше 18 лет, верификация доброкачественного новообразования кожи дерматологом по данным клинической, дерматоскопической картины, по показаниям – при помощи гистологического исследования. Критерии невключения: возраст менее 18 лет; наличие тяжелых психических расстройств; неспособность заполнять опросник, предложенный в рамках исследования. Критерии исключения: отказ пациента от гистологической верификации диагноза при наличии клинических и/или дерматоскопических показаний, а также гистологическая верификация злокачественного новообразования кожи при дополнительном обследовании.
С сентября 2021 г. по октябрь 2022 г. были включены в исследование 76 пациентов с доброкачественными новообразованиями кожи, в том числе 23 мужчины и 53 женщины, обратившихся к дерматовенерологу Медицинского научно-образовательного центра МГУ им. М.В. Ломоносова, Института пластической хирургии и косметологии и Международного института психосоматического здоровья.
После подписания информированного добровольного согласия все пациенты прошли клиническое дерматологическое обследование, дерматоскопическое исследование, по показаниям для исключения злокачественной опухоли кожи проводилась эксцизионная биопсия с гистологической верификацией диагноза, для проведения которой пациентов направляли к онкологу по месту регистрации. В конце консультации и обследования дерматолог ставил диагноз, регистрировал сопутствующие заболевания по данным опроса и предоставленной пациентом медицинской документации, регистрировал информацию о длительности существования и локализации новообразования. Первичной конечной точкой служило развитие зуда у пациентов с доброкачественными новообразованиями кожи, дополнительной конечной точкой – выявление психосоматических расстройств по данным клинического психиатрического обследования (проводимого при наличии показаний).
Для регистрации основных и дополнительных исходов использовали специально разработанную индивидуальную регистрационную карту пациентов. Всем пациентам было предложено заполнить анонимный опросник, включающий паспортную часть (возраст, пол, образование, семейное положение, профессиональная занятость, вес, рост, наличие стрессовых событий за последние шесть месяцев, наличие суицидальных мыслей), блок для оценки зуда и других ощущений. Для регистрации наличия и характеристик субъективных ощущений применяли специально составленный опросник, включающий вопросы о наличии зуда и степени его выраженности по визуальной аналоговой и десятибалльной шкале, наличии боли, покалывания, жжения или других ощущений.
При подозрении на наличие сопутствующих психосоматических расстройств и при согласии пациентов проводили клиническое психиатрическое обследование для выявления сопутствующих психических расстройств и оценки их связи с субъективными ощущениями в области новообразований кожи.
В работе использовали методы описательной статистики, качественные признаки описывали с использованием относительных показателей (проценты), с указанием абсолютных величин и доверительного интервала для доли.
Результаты
В структуре диагнозов преобладали доброкачественные меланоцитарные новообразования – 50 (66,7%) пациентов (95%-ный доверительный интервал (95% ДИ) 0,560–0,770), реже регистрировали эпителиальные новообразования – 22 (29,3%) пациента (95% ДИ 0,190–0,400), и по 1 (1,3%) случаю (95% ДИ 0,012–0,039) составили соединительнотканные, сосудистые и новообразования из придатков кожи (трихоэпителиомы в рамках синдрома Брука – Шпиглера) (табл. 3).
Среди сопутствующих заболеваний были зарегистрированы сердечно-сосудистые заболевания (n = 4, в том числе артериальная гипертензия, атеросклероз), ревматологические (n = 1, ревматоидный артрит), другие (n = 8, в том числе миопия у четырех пациентов и по одному случаю бронхиальной астмы, крапивницы, мышечной дистонии, хронического гастрита в ремиссии). У пациента с крапивницей отмечалось совпадение эпизодов зуда новообразования с обострениями крапивницы в анамнезе.
Из 76 пациентов на момент осмотра субъективные ощущения отмечали 13 пациентов (17,1%; 95% ДИ 0,130–0,3174).
Среди них на зуд жаловались 8 (10,5%) пациентов (95% ДИ 0,0543– 0,194), в том числе с простыми приобретенными меланоцитарными невусами – 2 (2,6%) (95% ДИ 0,010–0,060), рецидивными невусами – 1 (1,3%) (95% ДИ 0,012–0,039), диспластическим невусом кожи правого плеча – 1 (1,3%) (95% ДИ 0,012–0,039), себорейными кератомами – 4 (5,3%) (95% ДИ 0,0207–0,128), включая пациента с травмированной кератомой, который жаловался на зуд и боль, – 1 (1,3%) (95% ДИ 0,012–0,039).
Один (1,3%) пациент с невусом Мейерсона отмечал зуд, боль и жжение (95% ДИ 0,012–0,039).
Только боль отмечали 2 (2,6%) пациента (95% ДИ 0,010–0,060): с простыми меланоцитарными невусами – 1 (1,3%) пациент (95% ДИ 0,012–0,039) и с невусом Дюперра – 1 (1,3%) пациент (95% ДИ 0,012–0,039) (рис. 1).
Еще 2 (2,6%) пациента (95% ДИ 0,010–0,060) с простыми приобретенными меланоцитарными невусами сообщали о покалывании в области новообразований. Потенциальные причины зуда и других субъективных ощущений, а также коморбидные расстройства обобщены в табл. 4.
Клиническое психопатологическое обследование прошли два пациента с меланоцитарными новообразованиями кожи. Одна пациентка с зудом в области рецидивных невусов также предъявляла жалобы на нарушение сна и обнаруживала ипохондрическую тревогу по поводу возможного наличия меланомы (онкофобия). Вторая пациентка сообщала о болезненности не только невусов, но и за их пределами – в области старых рубцов, дерматофибромы, лимфатических узлов. Далее подробнее представлена психосоматическая природа этих ощущений.
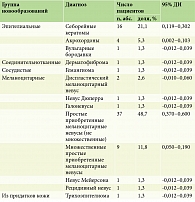
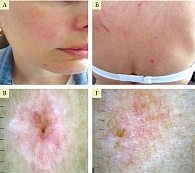
Пациентка К., 44 года, обратилась с жалобами на зуд в области удаленного ранее невуса на коже правой носогубной складки и спины, плохой сон, страх возможного наличия меланомы. Около года назад были удалены два новообразования кожи правой носогубной складки и спины без патоморфологического исследования. Спустя два месяца после удаления (на фоне информирования в средствах массовой информации и по телевидению о меланоме) у пациентки появилась онкофобическая (тревожная) реакция на отсутствие гистологического исследования удаленных новообразований. Возник зуд в области рубцов, на фоне которого появились экскориации, корки, воспалительный компонент (рис. 1). Пациентка самостоятельно начала использовать крем бетаметазона. При дерматоскопии окраска рубца ярко-розовая, появились сосуды, шелушение, прерывистая пигментная сеть, признаков озлокачествления нет.
Психотерапевтом был подтвержден застревающий тип акцентуации характера (ананкастический личностный паттерн согласно МКБ-11), отмечено наличие соматоформного зуда. Признаков депрессии при этом не выявлено. Диагноз: «тревожно-ипохондрическая нозогенная реакция с соматизированным феноменом по типу соматоформного зуда (соматизированная тревога)» – код МКБ-10 F43.3 (расстройство адаптации/приспособительных реакций). Рекомендована психотерапия.
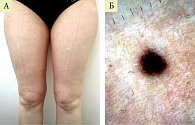
Пациентка Н., 32 лет, обратилась с жалобами на болезненные ощущения в невусах и изменение их цвета и размера. Из анамнеза известно, что в 2012 г. после разрыва романтических отношений была отмечена паническая атака с агорафобией, за которой последовало присоединение тревоги о здоровье (по типу онкофобии) и возникновение различных псевдосоматических жалоб (головные боли, боли в суставах, боли в сердце, боли в лимфоузлах и невусах), причины которых при обследовании у неврологов, ревматологов, кардиологов установить не удалось. В результате пациентка настояла на удалении множества новообразований кожи. Однако боли продолжали беспокоить, в том числе в рубцах на месте удаленных невусов и в области дерматофибром. При осмотре определяются множественные округлые коричневые пятна диаметром до 2–3 мм от светло-коричневого до темно-коричневого цвета, равномерной окраски, с гладкой поверхностью (рис. 2). При дерматоскопическом исследовании меланоцитарные образования с сетчатой и глобулярно-сетчатой структурой, в некоторых очагах визуализируется атипичная пигментная сеть. Патоморфологическое исследование выявило диспластические невусы и сложные меланоцитарные невусы. Психиатром был выставлен диагноз недифференцированного соматоформного расстройства (код МКБ-10 F45.1) и отмечены следующие особенности: псевдосоматические жалобы возникли задолго до трансформации невуса и не ограничиваются кожным покровом; все изменения образования на коже сопровождаются ипохондрической тревогой и ассоциированными с ней болевыми ощущениями по типу соматоформных/идиопатических алгий. Особенностью состояния является доверенная аутоагрессия (настойчивые обращения к специалистам с целью удаления «доставляющих боль новообразований»), что указывает на сверхценный уровень ипохондрических идеаторных феноменов. Имеется семейная и профессиональная дезадаптация. Пациентке рекомендовано динамическое наблюдение у дерматовенеролога и лечение у психиатра.
Обсуждение
Субъективные ощущения при новообразованиях кожи отмечались в 17,1% случаев, чаще всего выявлялся зуд – у 9 (11,8%) пациентов, реже боль – у 2 (22,2%) пациентов и покалывание – у 2 (22,2%) пациентов. У части пациентов причиной субъективных ощущений в области новообразований служили сопутствующие дерматологические расстройства (крапивница, ксероз, феномен Мейерсона) и объективный рост новообразования. В двух случаях (22,2%) развитие субъективных ощущений (в одном случае зуда, в другом болезненности) имело психосоматическую природу и являлось симптомом соматоформного расстройства.
В настоящем исследовании показано, что в части случаев субъективные ощущения в области доброкачественных новообразований кожи не имеют объективно обоснованной соматической причины и связаны с ассоциированным психосоматическим расстройством. Случаи развития зуда и боли в области доброкачественных новообразований кожи в настоящем исследовании были представлены расстройствами невротического круга и соответствовали критериям диагностики соматоформных расстройств, включающим формирование «псевдосоматических» симптомов не только при полном отсутствии соматического заболевания, но и при наличии объективных соматических изменений, которыми, однако, нельзя полностью объяснить характер и интенсивность субъективных ощущений пациента.
Аналогичные феномены были описаны, например, при атопическом дерматите, когда кожный органный невроз фактически накладывался на дерматологическое заболевание и характер и интенсивность ощущений не могли быть объяснены кожным статусом и получили название амплифицированного зуда [34].
Также следует отметить клинические особенности, характерные для пациентов с субъективными ощущениями психосоматического характера в области новообразований кожи, которые могут служить ориентиром при выявлении психосоматических расстройств: возникновение субъективных ощущений не в солитарном очаге, а в ряде новообразований разной нозологической принадлежности или поражений кожи (например, рубцов) либо на неизмененной коже, сочетание с другими псевдосоматическими жалобами (субъективные ощущения в других органах), изменчивая локализация субъективных ощущений и их характеристик (чередование ощущений зуда, боли, покалывания), а также наличие преувеличенной тревоги о здоровье. Возможны ипохондрические изменения с формированием избегающего и «проверяющего» поведения, с повторными обращениями к врачам, например, для исключения злокачественного характера зудящих новообразований кожи.
Настоящее исследование имеет определенные ограничения, связанные с относительно небольшим размером выборки, отсутствием контрольной группы. Поэтому полученные результаты могут быть уточнены в будущих исследованиях на более крупных выборках, в сравнении с пациентами с другими заболеваниями или злокачественными новообразованиями кожи. Также следует подчеркнуть, что в выборке не оказалось пациентов с системными заболеваниями, обычно ассоциированными с зудом (сахарный диабет, почечная недостаточность и другие), при которых, как правило, отмечается диффузный характер зуда. По-видимому, зуд отдельных новообразований, служивший критерием включения в настоящее исследование, для этих пациентов не характерен.
Заключение
В литературе проблема субъективных ощущений в области новообразований кожи обсуждается преимущественно в контексте ассоциации ощущений со злокачественным характером новообразования либо как случайная находка в рамках описания случаев. В то же время гиподиагностика психосоматических расстройств, ассоциированных с субъективными ощущениями в области новообразований кожи, потенциально может способствовать проведению излишних эксцизионных биопсий, как, например, во втором представленном в настоящей статье случае.
В настоящей работе показано, что зуд в области новообразований встречается достаточно часто (у каждого пятого пациента с новообразованиями кожи) и в части случаев может быть объяснен объективными соматическими изменениями (ассоциация с зудящими дерматозами, ростом новообразования, ксерозом кожи, клиническими характеристиками новообразования – наличием феномена Мейерсона, воспалением подлежащего фолликула, травматическим повреждением). Однако почти в каждом десятом случае ощущения (зуд или боль) имели психосоматическую природу и были обусловлены сопутствующим соматоформным расстройством.
A.V. Michenko, PhD, L.S. Kruglova, PhD, Prof., A.N. Lvov, PhD, Prof., E.A. Kuzma, A.G. Tsaregorodtseva, D.V. Romanov, PhD
Central State Medical Academy of Department of Presidential Affairs, Moscow
Medical Research and Educational Center of Lomonosov Moscow State University
International Institute of Psychosomatic Health, Moscow
Institute of Plastic Surgery and Cosmetology, Moscow
I.M. Sechenov First Moscow State Medical University
Mental Health Research Center, Moscow
Contact person: Anna V. Michenko, amichenko@mail.ru
Neoplastic skin lesions are sometimes associated with itch and pain. The relationship between itch, pain and psychosomatic disorders has been proven. Psychosomatic relationships in benign skin lesions remain underinvestigated.
Aim – to evaluate the frequency, aethiology and association of subjective sensations (itch, pain, tingling or others) with psychosomatic disorders in patients with benign neoplastic skin lesions.
Material and methods. The study included 76 patients with benign neoplastic skin lesions (23 men and 53 women, mean age 45.4 ± 15.3 years). A specially designed questionnaire was used to assess subjective sensations. If associated psychosomatic disorders were suspected, a clinical psychiatric examination was performed.
Results. At the time of examination, subjective sensations were reported by 13 (17.1%) patients. Among them, 9 (11.8%) patients, complained of itch, including those with seborrheic keratoses (n = 4, 5.3%), simple melanocytic nevi (n = 2, 2.6%), recurrent nevi (n = 1, 1.3%), dysplastic nevus (n = 1, 1.3%). One patient with Meyerson nevus reported about itch, pain, and burning (n = 1, 1.3%). Only pain was noted by patients with simple melanocytic nevi (n = 1, 1.3%;) and with Duperrat nevus (n = 1, 1.3%). Two more patients (2.6%) with simple acquired melanocytic nevi reported tingling in the area of the skin lesions.
Itch was associated with the growth of the lesion (n = 6), somatoform disorder (n = 2, 2.6%), concomitant exacerbations of urticaria, inflammation of the follicle under the nevus, xerosis of the skin, Meyerson phenomenon, trauma of the lesion (each in one case, 1.3%). Psychosomatic disorders presented as neurotic disorders (anxious-nosogenic reaction with somatization disorder with somatoform itch and hypochondriac anxiety with somatoform pain).
Conclusion. In patients with itching and painful benign skin neoplasms, which usually develop without subjective symptoms, if there is no objective reasons for itch (comorbid itchy dermatoses, Meyerson phenomenon, inflammation of the underlying follicle structures, trauma), psychosomatic disorders can often cause bodily sensations; anxiety and somatoform disorders should be excluded.
