Заболевания щитовидной железы и репродуктивная функция у женщин и девочек-подростков: обзор литературы
- Аннотация
- Статья
- Ссылки
- English
Цель – оценить влияние заболеваний щитовидной железы на репродуктивную систему женщин и девочек-подростков.
Проведен анализ международных публикаций в базах данных PubMed, Embase, Cochrane Library и Google Scholar. Всего в литературный обзор вошло 11 статей, в том числе четыре систематических обзора, пять когортных исследований, два перекрестных. Доказаны корреляции между аутоиммунными заболеваниями щитовидной железы и эндометриозом. Предполагается, что эндометриоз является фактором риска или фоновым заболеванием аутоиммунных патологий щитовидной железы. Заболевания могут иметь общий патогенетический механизм, что способствует выявлению новых возможностей в терапии, диагностике, профилактике риска потери репродуктивных функций у женщин. Подтверждены корреляции между тиреоидитом Хашимото и синдромом поликистозных яичников (СПКЯ), преждевременной недостаточностью яичников (ПНЯ). При диагностике аутоиммунного тиреоидита необходим соответствующий скрининг на выявление СПКЯ и ПНЯ. Раннее выявление аутоиммунного ПНЯ является профилактикой бесплодия. Аутоиммунный тиреоидит не влияет на овариальный резерв девочек-подростков, но не исключает репродуктивной патологии в более позднем возрасте. Перенесенный рак щитовидной железы в детском или подростковом возрасте не оказывает влияния на репродуктивную функцию женщин во взрослом возрасте.
Цель – оценить влияние заболеваний щитовидной железы на репродуктивную систему женщин и девочек-подростков.
Проведен анализ международных публикаций в базах данных PubMed, Embase, Cochrane Library и Google Scholar. Всего в литературный обзор вошло 11 статей, в том числе четыре систематических обзора, пять когортных исследований, два перекрестных. Доказаны корреляции между аутоиммунными заболеваниями щитовидной железы и эндометриозом. Предполагается, что эндометриоз является фактором риска или фоновым заболеванием аутоиммунных патологий щитовидной железы. Заболевания могут иметь общий патогенетический механизм, что способствует выявлению новых возможностей в терапии, диагностике, профилактике риска потери репродуктивных функций у женщин. Подтверждены корреляции между тиреоидитом Хашимото и синдромом поликистозных яичников (СПКЯ), преждевременной недостаточностью яичников (ПНЯ). При диагностике аутоиммунного тиреоидита необходим соответствующий скрининг на выявление СПКЯ и ПНЯ. Раннее выявление аутоиммунного ПНЯ является профилактикой бесплодия. Аутоиммунный тиреоидит не влияет на овариальный резерв девочек-подростков, но не исключает репродуктивной патологии в более позднем возрасте. Перенесенный рак щитовидной железы в детском или подростковом возрасте не оказывает влияния на репродуктивную функцию женщин во взрослом возрасте.
Введение
Согласно статистике, заболевания щитовидной железы считаются одними из самых распространенных эндокринных патологий, преимущественно у женщин. У девочек-подростков в период полового созревания риск возникновения аутоиммунного тиреоидита выше, чем у мальчиков. Аутоиммунные заболевания щитовидной железы могут негативно влиять на женскую фертильность: в ряде исследований выявлена их повышенная распространенность у женщин с необъяснимым бесплодием и синдромом поликистозных яичников (СПКЯ).
Аутоиммунные заболевания щитовидной железы могут быть связаны с преждевременной недостаточностью яичников (ПНЯ) и эндометриозом [1–4]. Проблема в сфере охраны репродуктивного здоровья женского населения обусловлена ежегодным ростом заболеваемости.
Цель – проанализировать взаимосвязи между заболеваниями щитовидной железы и гинекологическими патологиями, а также оценить новые факторы риска снижения фертильности и возможности их предотвращения.
Материал и методы
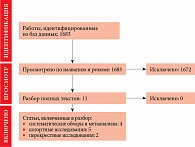
Поиск литературы осуществлялся в базах данных PubMed, Embase, Cochrane Library и Google Scholar по ключевым словам: репродуктивная система, аутоиммунные заболевания, щитовидная железа, болезнь Грейвса, аутоиммунный тиреоидит, эндометриоз, преждевременная недостаточность яичников, тиреоидит Хашимото, подростки. В литературный обзор вошли все подходящие исследования (схема).
Результаты
Всего найдено 1683 статьи. После их анализа четыре систематических обзора, два перекрестных и пять когортных исследований вошли в литературный обзор.
Аутоиммунные заболевания щитовидной железы и эндометриоз
В ретроспективном исследовании по типу «случай – контроль» M.G. Porpora и соавт. (2020) и поперечном исследовании J.-S. Yuk и соавт. (2016) обнаружены статистически значимые корреляции между аутоиммунными заболеваниями щитовидной железы и эндометриозом, в частности с болезнью Грейвса. Данную связь можно объяснить некоторыми патогенетическими признаками: измененным иммунным ответом, эстроген-зависимостью заболеваний, генетической предрасположенностью [1, 3, 5–10]. Эстроген модулирует аутоиммунный ответ при болезни Грейвса, направляя иммунную систему в сторону доминирования Th2, в результате чего активируются В-лимфоциты и увеличивается выработка антител. Дифференциальная экспрессия гена бета-рецептора эстрогена (ESR2) подтверждена у пациенток с эндометриозом, а полиморфизм данного гена ассоциирован с предрасположенностью к болезни Грейвса [6, 8, 11, 12]. Предполагается, что общая связь в патогенезе указанных заболеваний может быть основана на изменениях ESR2 [6, 8].
N. Shigesi и соавт. (2019) провели метаанализ трех исследований по типу «случай – контроль», который показал повышенный риск развития тиреоидита Хашимото у женщин с эндометриозом. Антитела к щитовидной железе могут воздействовать на эндометрий, в том числе внематочный: в нем обнаружены все транскрипты, участвующие в синтезе тироксина, включая тиреопероксидазу и тиреоглобулин [1–3, 6, 13].
M. Kvaskoff и соавт. (2019) обнаружили более высокий риск развития рака щитовидной железы у женщин с эндометриозом, что может свидетельствовать о коморбидности заболеваний. Необходимо более тщательное наблюдение за женщинами с эндометриозом, чтобы не пропустить рак щитовидной железы [2].
Аутоиммунный тиреоидит и преждевременная недостаточность яичников
ПНЯ определяется потерей функции яичников в возрасте до 40 лет [14]. В этиологии ПНЯ выделяют несколько причин, включая аутоиммунитет. От 4 до 30% случаев ПНЯ имеют аутоиммунное происхождение [1, 15]. Аутоиммунные заболевания щитовидной железы, в частности тиреоидит Хашимото, встречаются у 14–32,7% женщин с ПНЯ [16–18]. Между частотой клинической дисфункции щитовидной железы и ПНЯ установлена положительная статистически значимая связь [16, 19–22]. Высказывается предположение о наличии взаимосвязи между уровнем антимюллерова гормона (АМГ) и количеством антител к тиреопероксидазе и антител к тиреоглобулину. Между тем в исследовании S. Osuka и соавт. (2018) подобную взаимосвязь выявить не удалось. Однако у пациенток с положительными антитиреоидными аутоантителами уровень АМГ отрицательно коррелирует с уровнем тиреотропного гормона (ТТГ). Это указывает на то, что дисфункция щитовидной железы способна усугублять снижение овариального резерва [22].
E. Akın Özalp и соавт. (2018) оценивали овариальный резерв у девочек-подростков в возрасте 10–18 лет, исходя из данных о взаимосвязи тиреоидита Хашимото и ПНЯ. Результаты исследования не показали статистически значимой связи между уровнем АМГ и наличием аутоиммунного тиреоидита [19]. Более того, показано, что уровни АМГ у девочек-подростков с тиреоидитом Хашимото значительно выше, чем у здоровых девочек. Аналогичный результат получен в исследовании A. Tuten и соавт. (2014), но с участием взрослых женщин [19, 23, 24].
Аутоиммунные заболевания щитовидной железы и синдром поликистозных яичников
X. Hu и соавт. (2022) провели метаанализ исследований по оценке риска возникновения СПКЯ у девушек с тиреоидитом Хашимото. Как показал метаанализ двух исследований, у пациенток с аутоиммунным тиреоидитом риск развития СПКЯ выше, чем у здоровых девушек [25, 26].
В настоящее время патогенез СПКЯ неясен. Предполагается связь с генетическими, метаболическими, гормональными и иммунными факторами [26, 27]. Описаны три генетических полиморфизма, которые играют определенную роль как при СПКЯ, так и при тиреоидите Хашимото. Это полиморфизм гена фибриллина 3, полиморфизм гена рецептора гонадотропин-рилизинг-гормона и полиморфизм CYP1B1, отвечающий за гидроксилирование эстрадиола. Ген фибриллина регулирует активность трансформирующего фактора роста (ТФР) бета, который влияет на Т-регуляторные клетки. Снижение активности ТФР-бета и T-регуляторных клеток способствует развитию аутоиммунных заболеваний и служит предрасполагающим фактором совместного развития СПКЯ и аутоиммунного тиреоидита [1, 24, 26, 27].
Рак щитовидной железы: влияние на фертильность
Во многом влияние на фертильность обусловлено гонадотоксическим эффектом химиотерапевтического метода лечения рака. Сохранение фертильности после лечения – вопрос первостепенной важности, особенно если рак перенесен в детском или подростковом возрасте [27]. Однако данные систематического обзора и метаанализа A. Busnelli и соавт. (2020) о влиянии рака щитовидной железы на репродуктивный прогноз обнадеживают [28, 29]. Наиболее часто диагностируемый дифференцированный рак щитовидной железы хорошо излечим и имеет высокую относительную выживаемость на всех стадиях [30]. Стандартное лечение дифференцированного рака щитовидной железы – тиреоидэктомия и радиойодтерапия. Лечение радиоактивным йодом может влиять на ткани гонад и связано с временным повышением уровня сывороточных гонадотропинов и временной олигоменореей или аменореей. Однако, по данным C. Anderson и соавт., радиойодтерапия не связана со снижением рождаемости, что говорит о незначительном влиянии на будущий репродуктивный потенциал [30].
Заключение
Заболевания щитовидной железы прямо и косвенно влияют на репродуктивное здоровье. Подтверждение общности патогенетических механизмов способствует выявлению новых возможностей терапии и диагностики аутоиммунных заболеваний щитовидной железы и эндометриоза. Доказана связь между тиреоидитом Хашимото и СПКЯ, ПНЯ. Учитывая это, при диагностике аутоиммунного тиреоидита у девушек можно проводить соответствующий скрининг на раннее выявление данных патологий. Ранняя диагностика аутоиммунного ПНЯ предотвращает значимую потерю овариального резерва, снижая вероятность возникновения бесплодия. Необходимо также тщательное наблюдение девочек-подростков с тиреоидитом Хашимото, поскольку существует риск аутоиммунного повреждения яичников.
L.V. Adamyan, PhD, Prof., Academician of RAS, Ye.V. Sibirskaya, PhD, Prof., L.G. Pivazyan, A.A. Zakaryan, K.M. Nosenko, L.B. Obosyan
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
V.I. Kulakov National Medical Research Center for Obstetrics, Gynecology and Perinatology
Russian Children's Clinical Hospital of N.I. Pirogov Russian National Research Medical University
N.I. Pirogov Russian National Research Medical University
I.M. Sechenov First Moscow State Medical University
Contact person: Yelena V. Sibirskaya, elsibirskaya@yandex.ru
The thyroid gland is an organ of the endocrine system that produces thyroid hormones involved in the growth and development of many body systems, including the reproductive system. Thyroid diseases can lead to a decrease in fertility. In the structure of the prevalence of endocrine pathology, thyroid diseases occupy the second place, prevailing in the female population.
The purpose of this review is to evaluate the impact of various thyroid diseases on the reproductive system of women and adolescent girls.
The following databases were used for the search: PubMed, Embase, Cochrane Library and Google Scholar.
In total, the literary review included: eleven articles, of which four systematic reviews, five cohort studies, two cross-sectional, one case-control study, five literary reviews. Thyroid diseases are associated with the reproductive system and lead to a decrease in fertility. Correlations between autoimmune thyroid diseases and endometriosis have been proven. It is assumed that endometriosis can be both a risk factor for development and a consequence of autoimmune pathologies of the thyroid gland. Diseases may have a common pathogenetic mechanism, which contributes to the identification of new opportunities in therapy, diagnosis, prevention of the risk of loss of reproductive functions by the female population. Correlations between Hashimoto's thyroiditis and polycystic ovary syndrome (POS), premature ovarian insufficiency (POI) have been proven. In the diagnosis of autoimmune thyroiditis, appropriate screening for the detection of POS and POI is necessary. Early detection of an autoimmune POI is the prevention of infertility. Autoimmune thyroiditis does not affect the ovarian reserve of adolescent girls but does not exclude reproductive pathology in adulthood. Thyroid cancer in childhood or adolescence does not affect the reproductive function of women in adulthood.