Бактериальный вагиноз у подростков: современные подходы к лечению
- Аннотация
- Статья
- Ссылки
- English

Введение
Бактериальный вагиноз – полимикробный клинический синдром, при котором происходит замещение нормальной вагинальной микробиоты микроаэрофильными и облигатно-анаэробными микроорганизмами. В патологическом процессе большую роль играет снижение колонизационной резистентности, которая определяется совокупностью механизмов, придающих индивидуальную и анатомическую стабильность нормальной флоре и обеспечивающих предотвращение заселения организма хозяина посторонними микроорганизмами. Триггером развития бактериального вагиноза выступает снижение колонизационной резистентности слизистой оболочки влагалища.
Одно из условий поддержания колонизационной резистентности – нормальный гормональный фон. В фазе пролиферации под действием эстрогенов происходит накопление гликогена в клетках вагинального эпителия, повышается их рецепторная активность, что способствует активной адгезии лактобактерий. В фазе секреции под действием прогестерона гликоген высвобождается и расщепляется лактобактериями до молочной кислоты, которая и определяет оптимальную кислотность влагалища – рН ≤ 4,5. В течение двух-трех лет после менархе наблюдается высокая частота ановуляторных менструальных циклов, сопровождаемая дефицитом прогестерона ввиду отсутствия второй фазы менструального цикла. В связи с этим кислотность влагалищной среды может смещаться в нейтральную или даже щелочную сторону, что меняет видовой состав вагинальной микрофлоры.
Для нормальной микрофлоры половых путей здоровых женщин репродуктивного возраста характерно многообразие видового состава, представленного широким спектром микроаэрофилов, факультативных и облигатных анаэробных микроорганизмов (соотношение «анаэробы/аэробы» в репродуктивном периоде составляет 10:1).
Важнейшая функция лактобактерий – участие в формировании колонизационной резистентности урогенитального тракта. Она реализуется благодаря широкому спектру антимикробных механизмов, в первую очередь за счет антагонистической активности, направленной на ингибирование размножения патогенных и условно патогенных микроорганизмов [1]. Кроме молочной кислоты лактобактерии продуцируют перекись водорода, лизоцим и другие вещества с антимикробной активностью. Колонизируя слизистую влагалища, лактобактерии участвуют в формировании экологического барьера и обеспечивают тем самым резистентность вагинального биотопа.
В настоящее время идентифицировано более 20 видов лактобактерий. Из них в вагинальном биотопе преобладают Lactobacillus crispatus (47,8%), Lactobacillus iners (37%), Lactobacillus gasseri (8,7%) и Lactobacillus jensenii (4,3%). По способности продуцировать перекись водорода лидирует Lactobacillus crispatus. У пациенток, страдающих бактериальным вагинозом, в вагинальном биотопе доминируют Lactobacillus gasseri и Lactobacillus iners [2]. Lactobacillus iners обладает большим в сравнении с другими лактобациллами адаптивным потенциалом [3, 4], что позволяет данному виду выживать в присутствии других микроорганизмов в высоком титре. Геном Lactobacillus iners содержит опероны стрессовых протеинов, что может обеспечивать персистенцию микроорганизма в условиях измененной среды, и гены цитолизина и гемолизина, способного разрушать вагинальные эпителиоциты подобно Gardnerella vaginalis [4, 5]. Количественное увеличение Lactobacillus iners – прогностический маркер развития бактериального вагиноза.
Формирование естественной микрофлоры влагалища у здоровой девочки – сложный многофакторный процесс, в основе которого лежит взаимодействие эндокринной и иммунной систем. При этом наиболее важную роль играют функциональное состояние яичников, лактофлора и состояние местного иммунитета. В результате изменения микробного пейзажа при различных заболеваниях нормоценоз переходит в патологические формы: дисбиоз (бактериальный вагиноз) и вагиниты (кольпиты) различной этиологии.
Согласно Федеральным клиническим рекомендациям по ведению больных бактериальным вагинозом (2015), диагноз устанавливается при наличии трех из четырех критериев Амселя: патологические выделения из влагалища с «рыбным» запахом, сдвиг рН вагинального отделяемого в щелочную сторону (> 4,5 рН), положительный результат аминотеста, а также обнаружение «ключевых» клеток при микроскопическом исследовании вагинального отделяемого [6]. Среди лабораторных методов наиболее доступным, информативным и достоверным считается микроскопическое исследование вагинального отделяемого. Для бактериального вагиноза характерны уменьшение количества лактобацилл, увеличение количества смешанной микробной микрофлоры, наличие «ключевых» клеток.
Рутинное культуральное исследование для верификации диагноза бактериального вагиноза не проводится, но может быть полезным для установления видового и количественного состава микрофлоры влагалища, выделения и идентификации Gardnerella vaginalis, других факультативных и/или облигатных анаэробов, лактобацилл [6].
Молекулярно-биологические методы исследования, направленные на обнаружение специфических фрагментов ДНК и/или РНК микроорганизмов путем многократного избирательного копирования определенного участка ДНК при помощи ферментов в искусственных условиях (in vitro), используются для выявления лактобацилл, Atopobium vaginae, Gardnerella vaginalis, Mycoplasma hominis и Ureaplasma spp. и других, в том числе трудно культивируемых, бактерий [7].
Основные цели лечения бактериального вагиноза – клиническое выздоровление, нормализация лабораторных показателей, предотвращение развития осложнений беременности и родов, в послеоперационном периоде и при выполнении инвазивных гинекологических процедур [6].
Вопросы терапии бактериального вагиноза сегодня дискутируются. С одной стороны, есть золотой стандарт, который подразумевает назначение препаратов из группы 5-нитроимидазола или клиндамицина (их эффективность сопоставима). С другой стороны, бактериальный вагиноз носит рецидивирующий характер, что указывает на неэффективность одноэтапной терапии [8, 9]. У 30% пациенток, перенесших дебют бактериального вагиноза, после окончания лечения развивается рецидив вне зависимости от применяемых препаратов. После повторного курса рецидивы в течение года отмечаются в 52% случаев [10]. Причины рецидивов могут быть различными, например резистентность к антибактериальным препаратам, низкая или, наоборот, высокая кислотность вагинальной среды, подавление лактофлоры, рост лактобактерий, не продуцирующих перекись водорода. Лечение половых партнеров женщин на частоту рецидивов не влияет.
В отечественной медицинской литературе неоднократно высказывалось мнение о необходимости проведения второго этапа лечения, направленного на коррекцию окислительно-восстановительного потенциала влагалища (рН = 4,5) с помощью препаратов молочной или аскорбиновой кислот с последующей нормализацией микрофлоры влагалища живыми лактобациллами [6]. Прием пробиотиков может быть эффективным, но не во всех случаях. Большинство препаратов содержит лактобактерии кишечного происхождения, имеющих низкие адгезивные свойства к вагинальным эпителиоцитам влагалища, ввиду чего происходит их быстрая элиминация.
Перспективным в настоящее время считается включение в комплексную терапию бактериального вагиноза антиадгезивных средств, которые блокируют бактериальную адгезию к тканям хозяина – начальный этап развития инфекционного процесса. Среди преимуществ использования антиадгезивных средств следует отметить отсутствие формирования устойчивости в отличие от антибиотиков, а также отсутствие бактерицидного действия на микрофлору, в том числе на лактобактерии [11].
Цель исследования
Изучение эффективности местной антиадгезивной терапии в составе комплексного лечения бактериального вагиноза у подростков.
Материал и методы
Под наблюдением находились 32 девушки в возрасте от 15 до 18 лет, обратившиеся в гинекологическое отделение Научно-исследовательского института акушерства и педиатрии Ростовского государственного медицинского университета по поводу бактериального вагиноза, имеющие не менее четырех эпизодов обострения заболевания в течение года. Хотя жалобы пациенток (зуд, жжение, обильные выделения из половых путей белого или серого цвета с «рыбным» запахом) и клинические проявления бактериального вагиноза были весьма характерны, диагноз ставился только после получения результатов лабораторных исследований.
На визите 1 (до назначения лечения) проводилось бактериоскопическое и бактериологическое исследование вагинального отделяемого. Через две недели (визит 2) и три месяца (визит 3) после окончания местной терапии осуществлялся бактериологический контроль. Воспалительную реакцию слизистых оболочек влагалища оценивали по количеству лейкоцитов. Качественная и количественная оценка всех ассоциантов микробиоценоза генитального тракта осуществлялась с использованием бактериологического и бактериоскопического исследований, иммуноферментного анализа и метода полимеразной цепной реакции. Видовую идентификацию облигатных и факультативных анаэробов, микроаэрофилов, включая генитальные микоплазмы, гарднереллы, грибы и трихомонады, проводили с помощью компьютерной программы и Системы идентификации кишечных/неферментирующих бактерий BD BBL Crystal E/NF. Методом полимеразной цепной реакции выявляли хламидии, трихомонады, вирусы, гонококки. С помощью иммуноферментного анализа определялись антигены возбудителя хламидиоза.
При микроскопии нативного или окрашенного по Граму материала, полученного путем мазков со слизистой оболочки влагалища, обнаружились уменьшение количества лактобацилл, увеличение количества смешанной микробной микрофлоры, наличие «ключевых» клеток, отсутствие местной лейкоцитарной реакции (в большинстве случаев). У всех пациенток также оценивалась чувствительность выделенной микрофлоры к антибактериальным препаратам.
Оценка результатов микроскопии вагинальных мазков, окрашенных по Граму, выполнялась по стандартной десятибалльной системе, основанной на определении трех бактериальных морфотипов:
- крупные грамположительные бактерии (лактобациллы);
- небольшие грамотрицательные или грамвариабельные бактерии (Gardnerella vaginalis и анаэробные бактерии);
- изогнутые грамотрицательные или грамвариабельные бактерии (например, Mobiluncus).
Эта система позволяет установить изменения бактериальных морфотипов, проявляющихся в исчезновении нормальных лактобацилл и доминировании Gardnerella vaginalis и анаэробов, а также Mobiluncus. Состояние первого морфотипа оценивается в интервале от 0 до 4 баллов, второго – от 0 до 4, третьего – от 0 до 2. Если сумма баллов составляет от 7 до 10, диагностируется бактериальный вагиноз [13].
Культуральное исследование проводилось для дифференциальной диагностики бактериального вагиноза и других урогенитальных заболеваний, а также для контроля излеченности через две недели (визит 2) и три месяца после окончания терапии (визит 3).
Лечение пациенток, страдающих бактериальным вагинозом, осуществлялось в соответствии со Стандартом первичной медико-санитарной помощи детям при воспалении вульвы и влагалища (приказ Министерства здравоохранения РФ № 1427н от 24.12.2012) [14] и Федеральными клиническими рекомендациями по ведению больных бактериальным вагинозом (2015) [6]. Все девушки получали препарат первой линии метронидазол перорально по 10 мг на кг массы тела три раза в сутки в течение пяти дней [6].
В зависимости от метода местной терапии пациенток разделили на две клинические группы по 16 человек. Первой группе назначался метронидазол гель 0,75% 5,0 г интравагинально один раз в сутки (на ночь), второй группе – препарат, в состав которого входит сетчатый сополимер галактоарабинана и полиглюкуроновой кислоты, а также 2QR-комплекс. 2QR-комплекс, не влияя на лактобактерии, эффективно блокирует адгезию патогенных микробов к человеческим эпителиоцитам и тканям путем конкурентного связывания с бактериальными адгезинами. Эффективность 2QR-комплекса была продемонстрирована во многих зарубежных исследованиях. Курс лечения в обеих группах – пять дней.
Результаты исследований больных первой и второй групп сравнивались с показателями 15 здоровых девушек аналогичного возраста, вошедших в контрольную группу. Средний возраст девушек-подростков, включенных в исследование, составлял 17,8 (16,1; 18,1) года. Все пациентки имели сексуальные контакты в анамнезе.
Результаты и их обсуждение
В зависимости от количества лактобацилл и условно патогенных микроорганизмов (таких микроорганизмов-ассоциантов, как Mycoplasma spp., Ureaplasma spp., Candida spp.) выделяют четыре типа вагинального микробиоценоза:
- абсолютный нормоценоз – содержание лактобацилл более 80%, а условно патогенных микроорганизмов – менее 104 геном-эквивалентов в 1 мл (ГЭ/мл);
- условный нормоценоз – содержание лактобацилл более 80%, а условно патогенных микроорганизмов – более 104 ГЭ/мл;
- умеренный дисбиоз – содержание лактобацилл 20–80%, а условно патогенных микроорганизмов более 20%;
- выраженный дисбиоз – содержание лактобацилл менее 20%, а условно патогенных микроорганизмов – более 80% [15].
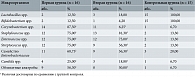
По результатам бактериологического исследования, в обеих группах не было пациенток с абсолютным нормоценозом генитального тракта, в отличие от группы контроля, где нормоценоз был одним из основных критериев отбора. Согласно сравнительному анализу выявленных дисбиотических изменений, в обеих группах нарушения микробиоценоза преимущественно были связаны с угнетением облигатной микрофлоры, активным размножением анаэробов и не имели межгрупповых различий. Изучение этиологической структуры микробиоценоза показало, что в группе контроля возбудители специфических инфекций не регистрировались (табл. 1).
Угнетение облигатного компонента микробиоценоза сопровождалось интенсивной колонизацией влагалищного биотопа условно патогенными микроорганизмами. Микробиоценоз влагалища пациенток первой и второй групп отличался превалированием в его составе облигатных анаэробов. Удельный вес этих микроорганизмов в общем биоценозе составил 56,3 и 50,0% соответственно, что в 8,4 и 7,5 раза превышало показатели контрольной группы (р < 0,05). На этом фоне частота встречаемости энтерококков и представителей семейства Enterobacteriaceae превосходила показатели контрольной группы в 8,4 и 7,4 раза соответственно (р < 0,05) (см. табл. 1). Сравнительная оценка интенсивности колонизации генитального тракта выявила изменение количественного соотношения облигатной и факультативной микрофлоры у пациенток первой группы по сравнению с данными девушек контрольной группы (табл. 2). По результатам культурального исследования, облигатные анаэробы были возбудителями заболевания у более половины пациенток первой и второй групп.
После лечения (визит 2) произошло изменение количественной характеристики микрофлоры влагалища в виде уменьшения условно патогенных микроорганизмов, более выраженного в первой группе (см. табл. 2). При этом во второй группе интенсивность колонизации лактобацилл достоверно превышала показатели первой группы (р < 0,05). По данным клинико-лабораторного исследования, эффективность использования метронидазола местно через две недели после окончания терапии была несколько выше, чем в первой группе, и составила 89 против 79% во второй группе.
Как показал анализ результатов бактериологического исследования, проведенного через три месяца после окончания лечения, применение препарата, в состав которого входит сетчатый сополимер галактоарабинана и полиглюкуроновой кислоты, а также 2QR-комплекс, способствовало более выраженному уменьшению симптомов бактериального вагиноза по сравнению с метронидазолом. Эффективность терапии и клиническое выздоровление подтверждались нормализацией микробиоценоза с увеличением доли лактофлоры, субъективным и объективным улучшением, которое проявлялось исчезновением или уменьшением выделений из половых путей.
Что касается рецидивов, то во второй группе не произошло ни одного рецидива бактериального вагиноза, а в первой группе – шесть (37,5%).
Заключение
Результаты клинического исследования продемонстрировали более высокую эффективность комплексного лечения бактериального вагиноза у подростков с применением местной антиадгезивной терапии, способствовавшей восстановлению микробиоты, что играет важную роль в профилактике рецидивов бактериального вагиноза.
V.O. Andreeva, MD, PhD
Rostov State Medical University
Contact person: Vera O. Andreeva, vandreyeva@mail.ru
The article presents the results of the study of the local anti-adhesion therapy effectiveness as part of bacterial vaginosis complex treatment in adolescents. The use of drugs containing anti-adhesive components helped to the restoration of the vaginal microbiota, which allowed preventing the recurrence of bacterial vaginosis and increasing of the treatment effectiveness.
